Kategorie: News
¹⁶¹Tb-PSMA: Neue Hoffnung für Patienten mit metastasiertem Prostatakrebs
VIOLET-Studie – Erste Ergebnisse
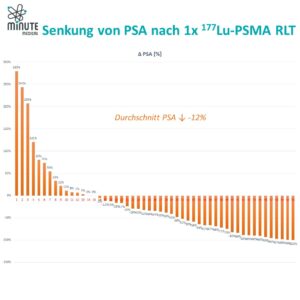
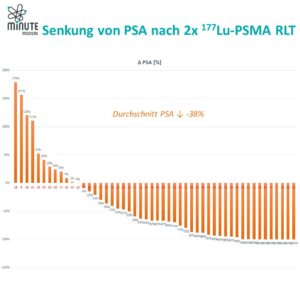
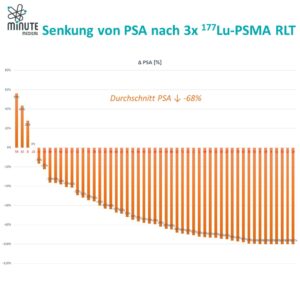
Zeitlich zum Start der Therapie in unserem Zentrum erscheinen die ersten Ergebnisse der VIOLET-Studie, der ersten First-in-Human-Studie mit ¹⁶¹Tb-PSMA. Und sie sind äußerst vielversprechend! In sechs Behandlungszyklen (bis zu 7,4 GBq) bei 30 Patienten wurden keine dosislimitierenden Toxizitäten beobachtet. Ermutigt durch diese Ergebnisse wurde eine neue Kohorte mit 9,5 GBq initiiert.
Die ¹⁷⁷Lu-PSMA-Radioligandentherapie hat sich als sehr wirksam in der Behandlung von Prostatakrebs erwiesen, doch bei einigen Patienten kommt es dennoch zu einem Krankheitsfortschritt. Ein wahrscheinlicher Grund dafür sind sogenannte „energiegeschützte“ Mikrometastasen und einzelne Tumorzellen, die aufgrund ihrer geringen Größe und begrenzten Masse nur sehr wenig Strahlung absorbieren. Die von Lutetium-177 emittierten Betateilchen haben eine mittlere Reichweite von etwa 0,7 mm (Bereich: 0,04–1,8 mm) – deutlich mehr als die Größe einzelner Tumorzellen, die nur wenige Mikrometer (7–13 μm) messen. Infolgedessen überschießt ein Großteil der Strahlung diese winzigen Krebszellen, ohne genügend tödliche Energie abzugeben, was ein Fortschreiten der Erkrankung ermöglicht.
Im Gegensatz dazu emittiert Terbium-161 zahlreiche Auger- und Konversionselektronen mit deutlich kürzeren Reichweiten (Nanometer- bis Mikrometerbereich). Dadurch kann hochenergetische Strahlung präzise in einzelne Tumorzellen und Mikrometastasen deponiert werden, was das Potenzial hat, diese widerstandsfähigen Krebszellen wirksamer als Lutetium-177 zu eliminieren. Zusätzlich könnte Terbium-161 durch die Begrenzung der Strahlenbelastung des umgebenden gesunden Gewebes strahlenbedingte Nebenwirkungen weiter reduzieren.
Die ¹⁶¹Tb-PSMA-Radioligandentherapie ist bereits in unserem Zentrum verfügbar.
Die VIOLET-Studie ist benannt nach dem verstorbenen Dr. John Violet, einem Radioonkologen am Peter MacCallum Cancer Centre in Melbourne, Australien, der ein besonderes Interesse an der Auger-Elektronentherapie hatte. Ziel der Studie ist es, die maximal verträgliche Dosis, das Sicherheitsprofil und die antitumorale Wirksamkeit von ¹⁶¹Tb-PSMA bei Patienten mit mCRPC zu bestimmen. Die Therapie wird ambulant durchgeführt. Wichtige Studienziele sind die Messung der absorbierten Strahlendosis, PSA-Ansprechen, Überlebensdaten sowie die von den Patienten berichtete Lebensqualität.
Interview mit Prof. Hartenbach durchgeführt von Primo Medico am 31.03.2025
Primo Medico Fachärztetalk, der Spezialisten Podcast mit Susanne Amrhein, „Medizin für die Ohren“
Bei Prostatakrebs ist eine präzise und frühzeitige Erkennung des Tumors und seiner Ausbreitung wichtig für die folgende Therapie. Goldstandard in der Diagnose ist hier die PSMA-PET/CT. Sie ermöglicht dann auch eine gezielte und effektive Radioligandentherapie. Über die Verzahnung von Therapie und Diagnostik, die sogenannte Theranostik, und das Prinzip bzw. die Wirkung der Radioligandentherapie spreche ich mit Professor Markus Hartenbach. Er ist Facharzt für Nuklearmedizin und Geschäftsführer der Ordination Minute Medical in Wien.
- [00:48] Warum ist die PSMA-PET/CT so wichtig?
- [03:40] Wie funktioniert die PSMA-Radioligandentherapie?
- [05:21] Welche Nuklide werden verwendet?
- [08:28] Warum bieten Sie die Therapie ambulant an?
- [11:03] Wie unterscheidet sich Ihre Methode von anderen Therapien?
- [13:00] Wie verträglich ist die Radioligandentherapie?
- [14:42] Wie überprüfen Sie den Behandlungserfolg?
- [16:37] Kann die Therapie wiederholt werden?
Primo Medico (PM): Herr Professor Hartenbach, warum spielt die PSMA-PET/CT eine so große Rolle für die anschließende Behandlung bei Prostatakrebs?
Prof. Markus Hartenbach (MH): Ja, liebe Frau Amrhein, herzlichen Dank erstmal für die Organisation dieses Podcasts und ein herzliches Grüß Gott von Minute Medical hier aus Wien.
Ja, die PSMA-PET/CT, das ist sozusagen die Eintrittspforte für die Theranostik, die Sie schon erwähnt haben, aber beim Prostatakrebs relativ spezifisch. Das bedeutet also, ich suche mir hier eine Zielstruktur im Körper. Es ist also weniger eine Bildgebung, sondern eher eine molekulare Darstellung von Oberflächenmarkern. Bei PSMA, das Prostataspezifische Membranantigen handelt es sich ein bisschen um einen falschen Namen, weil es eigentlich ein Enzym ist, was Folathydrolase heißt. Dieses Enzym kann ich jetzt spezifisch darstellen, die PET/CT ist letztendlich ein Gerät, was mir diesen molekularen Mechanismus darstellen kann. Hier werden dann zum Beispiel Gallium-68 oder Fluor-18 als Markierungsnuklide verwendet, und dann kann ich sehr exakt von Kopf bis Fuß den Körper scannen und mir dieses Molekül darstellen. Jetzt ist es so, dass es bei Prostatakrebszellen überexprimiert ist. Das heißt also, ich habe hier eine bestimmte, sehr hohe Dichte von diesem Enzym auf der Zelloberfläche, und das ist auch ein Marker oder ein Maß dafür, wie aggressiv dieser Tumor ist.
Wir wissen, dass PSMA sehr stark überexprimierende Tumore, allein schon primär in der Prostata, wenn noch gar keine Metastasen vorliegen, signifikant für den Verlauf, prognostisch signifikant für den Verlauf der Erkrankung des Patienten sind.
Und nun weiß ich, wenn ich eine genügende Überexpression von PSMA habe, dass ich es dann zur Therapie benutzen kann, weil je mehr PSMA exprimiert wird – das haben viele Studien schon gezeigt – desto mehr Dosis bekomme ich nachher mit der Therapie an die Krebszelle bzw. dann auch in die Krebszelle, weil PSMA dann internalisiert wird. Und ich bestrahle dann die Krebszellen von innen und auch die Nachbarzellen, je nach Nuklid, was ich dann wähle. Deswegen ist es so entscheidend, einmal als Eintrittspforte für die Therapie, andererseits um zu wissen: hat der Patient überhaupt Metastasen? Ist irgendwo in seinem Körper etwas, was ebenfalls PSMA überexprimiert und dort sozusagen nicht hingehört?
Und natürlich kann ich sie nachher verwenden, wenn ich therapiert habe – und das muss nicht unbedingt mit Radioligandentherapie sein, das kann auch eine antihormonelle oder Chemotherapie oder Strahlentherapie sein – kann ich es als Verlaufsmarker benutzen, um zu sagen, ob die Zellen tatsächlich effektiv behandelt wurden.
PM: Bleiben wir mal bei der PSMA-Ligandentherapie. Die bieten Sie ja in Ihrer Klinik an. Was passiert dabei genau nun?
MH: Die PSMA-Ligandentherapie macht sich nun zunutze, dass ich ja mit der PET schon bewiesen habe – oder eben auch leider nicht bewiesen habe, es gibt ja auch PSMA-negative Metastasen oder wenig PSMA-exprimierende Metastasen – dass ich also diese Zielstruktur nun mal angenommenerweise habe. Jetzt tausche ich also das Nuklid, was ich in der PET benutzt habe, das Gallium-68 oder Fluor-18 oder Kupfer auch, das tausche ich jetzt aus gegen ein therapeutisches Nuklid. Das bedeutet eines, was sogenannte Korpuskularstrahlung, also Teilchenstrahlung, aussendet. In den meisten Fällen, wenn ich Lutetium-177 nehme, dass ich einen sogenannten Betastrahler habe, der also Elektronen aussendet, oder ich kann auch andere Nuklide dafür nehmen, da kommen wir vielleicht gleich noch dazu.
Nun ist es also so, dass dieses Radiopharmakon, was wir dann nennen, ebenfalls andockt und internalisiert wird in die Zelle – im Falle des PSMA. Aber ich möchte es jetzt primär erstmal nicht bildgebend darstellen, sondern es soll seinen therapeutischen Effekt entfalten. Und jetzt kommt eben das, was Strahlung, egal ob extern oder intern, an der Zelle macht: Sie fängt jetzt an, bestenfalls die DNA der Krebszelle zu zerstören, und zwar so nachhaltig zu zerstören, dass sie sich nicht mehr teilen kann und dass der Tumor eben vom Körper abgetragen werden kann.
PM: Sie haben es eben schon erwähnt, Sie verwenden verschiedene Nuklide in der Diagnostik und Therapie. Worin unterscheiden sie sich und wann kommt welches Nuklid zum Einsatz?
MH: Ja, also wir bieten letztendlich mehrere Nuklide an, einerseits das Lutetium als Betastrahler, was sehr weit schon verbreitet ist, schon über eine Dekade beim Prostatakrebs und bei anderen Tumorarten sogar noch länger eingesetzt wird, weil es sehr gute Eigenschaften hat: die Betastrahlung, die Halbwertszeit, die Reichweite im Gewebe, die so ungefähr ein bis zwei Millimeter beträgt.
Aber wir haben auch festgestellt – und da entwickelt sich gerade ein sehr weites Feld, auch in der Forschung – dass andere Nuklide extrem effektiv und noch effektiver an der Krebszelle sein können und unter Umständen sogar noch schonender für das umliegende Gewebe.
Hier ist dann Actinium zum Beispiel als Alphastrahler zu nennen, der auch schon sehr, sehr lange in Verwendung ist, zumindest im universitären Bereich, und jetzt auch zunehmend dann eben in Studien eingebracht wird, und auch bei Patienten, die einen sehr starken Knochenmarkbefall zum Beispiel haben, sehr gut eingesetzt werden kann. Weil Actinium ist ein Alphastrahler, er hat eine Reichweite von ein bis zwei Zelldurchmessern im Gewebe, das heißt, ich habe also fast keinen Kollateralschaden in dem Bereich, wo er nicht anreichert. Was wir bei Actinium-PSMA nur sehen, ist, dass wenn wir es sehr oft wiederholen, dass die Speicheldrüsen, die leider auch dieses Enzym exprimieren, dass die doch Schaden nehmen.
Im Knochenmark selber sehen wir eben bei Patienten, die extrem viel Knochenmarkbefall haben, dass dort wenig Kollateralschaden entstehen, möglicherweise weniger auch als bei Lutetium, weil die Strahlenreichweite nicht so weit ist. Und deswegen benutzen wir Actinium vorwiegend bei sehr viel Knochenmarkbefall.
Und ganz neu bieten wir jetzt auch Terbium-161 an. Das ist jetzt ein bisschen komplexer. Was hat Terbium für eine Strahlung? Es ist vergleichbar mit dem Lutetium, es hat eine Beta-Komponente, allerdings nicht so stark wie bei Lutetium, es hat aber sogenannte Auger- und Konversionselektronen – da möchte ich jetzt nicht ganz im Detail drauf eingehen, weil das wahrscheinlich noch etwas kompliziert wird – aber die haben eine ultrakurze Reichweite.
Das heißt also, ich muss diesen Komplex, der jetzt in die Zelle internalisiert wurde, ganz nah an den Zellkern ranbringen, dort können sie allerdings extrem hohe Energie entfalten und haben fast noch eine bessere Chance, diesen Zellkern zu zerstören, als mit dem Alphastrahler Actinium. Dadurch, dass ich aber gar nicht so viel Aktivität spritzen muss wie beim Lutetium, habe ich wiederum höchstwahrscheinlich einen geringeren Kollateralschaden.
Da sind aber jetzt erst erste prospektive Studien am Laufen. Wir verwenden dies tatsächlich eher, wenn Patienten refraktär auf Lutetium sind, auch auf Actinium, und wenn man dann eben noch mal einen Therapieversuch, einen individuellen Heilversuch starten möchte mit Terbium, weil eben noch relativ wenig Daten dazu vorliegen.
PM: Nun ist es ja so, dass viele Universitätskliniken diese Therapie nur stationär anbieten, Sie dagegen behandeln ihre Patienten auch ambulant. Was ist der Grund?
MH: Krebs hat sehr viel mit Psyche zu tun, und Patienten möchten – insbesondere in verschiedenen Stadien des Tumors, schon gar nicht in früheren Stadien, und die Radioligandentherapie rückt ja immer mehr in die früheren Stadien des Prostatakarzinoms zum Beispiel – möchten nicht daran erinnert werden, wie es nachher im Endstadium aussieht. Sie möchten auch nicht kaserniert werden, und sie möchten nicht als schwerkranke Patienten behandelt werden, wenn sie es gar nicht sind.
Die meisten Patienten kommen ja in die Klinik reingelaufen und sagen, sie merken überhaupt gar nichts von ihrem Prostatakrebs, selbst wenn das PSMA-PET einem was anderes suggeriert, weil überall schwarze Punkte sind. Und das hat uns eigentlich dazu inspiriert – wir kommen ja aus dem klinischen Bereich, wir haben das ja jahrelang hier auch gemacht, am AKH in Wien, diese Therapie – und man muss einfach sagen, der einzige Grund war ja bisher der Strahlenschutz, der gesagt hat: na ja, sicherheitshalber aber mindestens mal 48 Stunden, so wie es ja eigentlich in Deutschland auch immer noch praktiziert wird.
Dann haben wir aber gesagt: OK, wir setzen uns hier mit der Behörde zusammen, und wir haben viele Messungen gemacht, um eben zu zeigen, dass der Patient ja gar keine Bedrohung für seine Umwelt ist. Und das hat uns eben auch die Genehmigung dazu gebracht. Und in Österreich ist die Tendenz tatsächlich so, auch nach unserer letzten Jahrestagung hier, dass die Leute sagen: Natürlich, ambulante Therapie ist rein sicherheitstechnisch möglich. Die Patienten werden natürlich instruiert, insbesondere wenn sie mit schwangeren und kleinen Kindern irgendwie zu tun haben, dass sie da wirklich auch eine Woche Abstand halten und sagen: OK, dann sehe ich mal die Enkel nicht zum Beispiel oder besuche mal die schwangere Tochter jetzt diese Woche nicht. Und das sind alles so Sicherheitsmaßnahmen, die natürlich einfach eingehalten werden können.
Und dann ist die Therapie hier eine kurze Therapie. Es ist eine kurze Infusion letztendlich, der Patient kann das, was er trinken muss – und sie müssen natürlich viel trinken, weil es über die Nieren ausgeschieden wird – das kann aber ein erwachsener Mensch durchaus auch zu Hause machen. Und dementsprechend bestehen wenig bis gar keine Gründe, dass bei so gesunden Menschen stationär zu machen. Bei schwerkranken Menschen ist es dann natürlich wieder was anderes.
PM: Wie unterscheidet sich Ihre Behandlungsmethode denn noch von anderen herkömmlichen Krebstherapien?
MH: Gut, wenn wir bei der Prostata bleiben, dann gibt es ja hier ganz klare Leitlinien, die immer und schon sehr lange die Hormontherapie bei metastasiertem Krebs an den Anfang der Therapie setzen, und die Hormontherapie in ihren verschiedenen Entwicklungen, sei es nun als Hormonproduktionsblocker oder als Androgenrezeptorblocker, hat natürlich ihre Berechtigung, absolut.
Und da ist es tatsächlich so, dass die Patienten sehr schnell Erfolg auch sehen, aber leider sehr schnell auch die Nebenwirkungen zu spüren bekommen. Dann ist natürlich die Chemotherapie bei Krebs immer ein Thema, und das hat allerdings gezeigt beim Prostatakrebs, insbesondere Docetaxel, aber auch Cabazitaxel, dass die Erfolge eher mäßig sind, dass die Nebenwirkungen doch recht stark sind und dass insbesondere bei der Prostata, weil es eben kein so schnell wachsender Krebs ist, der Angriffspunkt auch ein bisschen fehlt.
Unser Angriffspunkt letztendlich ist ja die Strahlung, und wir reden zwar davon, als ob wir ein Medikament spritzen würden, weil es auch überall so gehandhabt wird, von EMA oder FDA und so weiter. Aber letztendlich machen wir ja auch nur eine Strahlentherapie. Denn der medikamentöse Anteil, also das, was wirklich andockt an die Zelle, das können Sie auch in zehntausendfacher höherer Konzentration geben, es wird keine Reaktionen im Körper auslösen. Das sind ja Tests, die man vorher macht. Die einzige therapeutische Wirkung ist die Strahlung. Und die Strahlung, die kann man in verschiedenen Qualitäten wählen. Und das ist letztendlich wie eine externe Strahlentherapie, aber viel präziser, weil es an der Zelloberfläche passiert und überall im Körper. Das unterscheidet unsere Therapie dann eben von der externen Strahlentherapie.
PM: Wie verträglich ist denn die Radioligandentherapie für die Patienten?
MH: Da können wir jetzt ein bisschen aus dem letzten ableiten. Dadurch, dass wir eben extrem präzise auf der Zelloberfläche sind, haben wir relativ wenig Kollateralschaden. Und jetzt kommt wieder das theranostische Prinzip: Ich schau mir erstmal das PET-CT an. Ich muss im PET-CT natürlich erstens sehen, dass meine Metastasen doch bestenfalls stärker PSMA exprimieren als die anderen Organe, die auch PSMA haben.
Und dadurch, dass es ja ein falscher Name ist, dadurch, dass es Folathydrolase, also ein Enzym ist, haben wir es auch leider auf den Speicheldrüsen – das habe ich schon erwähnt. Auch die Niere bekommt natürlich einiges an Strahlung ab. Die anderen Organe sind da etwas nachrangig. Knochenmark bekommt noch ein bisschen auch was ab, das ist meist reversibel. Und die prospektiven Studien haben auch wirklich keine signifikanten höhergradigen Nebenwirkungen in irgendeinem signifikanten Ausmaß gezeigt.
Allerdings, wenn wir viele, viele Therapien machen und wir haben es auch schon oft wiederholt, dann sieht man, dass die Funktion der Speicheldrüsen langsam nachlässt. Ist logisch, weil sie bekommen eben auch Strahlung ab.
Die der Nieren nur oft in Kombination mit vielen anderen nierengängigen Medikamenten oder wenn in den Nieren schon Vorschäden bestehen - durch Operationen, durch externe Bestrahlungen, durch andere Therapien, Chemotherapie und so weiter. Da muss man natürlich immer überprüfen, dass die Niere gut funktioniert. Die Hydrierung des Patienten ist ganz essenziell vor, während und nach der Therapie. Und dann sehen wir auch bei vielen Wiederholungen, dass wir keine Nierenschäden beobachten können.
PM: Wie können Sie denn dann anschließend überprüfen, ob die Behandlung erfolgreich war?
MH: Jetzt kommt wieder unsere schöne PSMA-PET/CT zu tragen. Ich kann also im theranostischen Konzept auch wieder überprüfen mit dem gleichen Target, wie wir das nennen, ist es denn weg? Ja, also bestenfalls ist es natürlich nicht mehr nachweisbar. Wir wissen, wir reden von Krebs, und Krebs ist etwas, was natürlich immer wieder zurückschlagen kann. Zellen, die in Zellphasen sind, wo sie keinen Schaden nehmen, ist so ähnlich ein bisschen wie Pilzsporen, die sich irgendwo verstecken und dann bei einer Schwäche des Immunsystems wieder reaktiviert werden. Und dann kann es wieder zu einem Rezidiv kommen. Und selbstverständlich ist das jetzt auch nicht der Heilige Gral, der alles heilt, hier was wir machen, sondern natürlich kann auch ein Rezidiv irgendwann wieder auftreten. Und wenn wir etwas mit der PSMA-PET darstellen und können es nicht mehr auflösen, hat es eben auch mit der Auflösung des Scanners manchmal zu tun. Wir können ja keine einzelnen Zellen darstellen, prinzipiell wissen wir aber und können das als Surrogat nehmen dafür, wenn die PSMA-PET nichts mehr zeigt und bestenfalls auch der PSA-Wert nicht mehr nachweisbar ist. Im Falle dessen, dass der Patient auch keine Prostata mehr hat, sonst würde man ja normales Prostatagewebe im PSA sehen. Dann können wir doch von der kompletten Remission sprechen.
Der Rückgang der Metastasen, den können wir quantifizieren. Wir nehmen also immer das prätherapeutische PSMA-PET und messen das Volumen der Metastasen und das Expressionsverhalten des PSMA, das können wir auch messen in der PET. Und das können wir auch vergleichen mit dem posttherapeutischen, da haben wir auch schon Studien zu veröffentlicht, dass das tatsächlich auch ein Surrogat ist für den Krankheitsverlauf.
PM: Wenn der Krebs nun doch zurückkehrt, können Sie die Radioligandentherapie erneut durchführen?
MH: Die Antwort ist einfach, das ist ja in den meisten Fällen. Ich hab das vorhin schon mal kurz erwähnt, wir haben Therapien hier bis 18 Mal schon gemacht. Wir machen das Ganze etwas in einem strikteren Protokoll als jetzt beim zugelassenen Präparat Pluvicto. Wir machen alle 4 Wochen die Therapie, weil wir schlichtweg auch vorher in der Zeit, wo es noch überhaupt kein zugelassenes Präparat gab, an der Universitätsklinik festgestellt haben, dass wir mit diesem strengeren Protokoll eine etwas höhere Ansprechrate hatten im Vergleich mit den anderen Kliniken. Deshalb strikteres Protokoll. Etwas höhere Dosis haben wir damals auch gegeben. Aber nach dreimal immer eine PET-Kontrolle gemacht und haben festgestellt, wir sind in einer Remission, lassen wir den Körper jetzt etwas arbeiten für diese Remission, was oftmals sehr gute Erfolge gebracht hat.
Und dann, nach einem längeren Intervall, wenn es tatsächlich so war, dass noch was nachweisbar war oder tatsächlich noch eine Metastase dazu gekommen ist, dann haben wir noch mal therapiert. Und so haben wir immer in Dreier-Blöcken therapiert. Und das haben wir auch jetzt soweit beigehalten hier in der Privatinstitution. Bedeutet also letztendlich, wenn der Patient keine großen Nebenwirkungen hat, wie gesagt, in Knochenmark oder Niere, dann kann man durchaus bis an die 20 Mal therapieren, ist jetzt gerade auch aktuell publiziert worden, wieder im JNM, 22 Therapien bei einem Patienten, also das ist schon möglich.
PM: Vielen Dank, Herr Professor Hartenbach, für die Informationen.
MH: Sehr gerne, hat mich sehr gefreut.
FDA-Zulassung für ¹⁷⁷Lu-PSMA bei mCRPC vor Chemotherapie
Die FDA hat die Zulassung für ¹⁷⁷Lu-PSMA-617 (Pluvicto®) zum Einsatz vor der Chemotherapie bei Patienten mit PSMA-positivem metastasiertem kastrationsresistentem Prostatakarzinom (mCRPC) erweitert.
Qualifizierte Patienten müssen:
- PSMA-PET-positive Tumoren haben
- Krankheitsprogression unter Androgendeprivationstherapie (ADT) und einem Zyklus der Androgenrezeptor-Signalweg-Inhibitoren (ARPI) aufweisen
Diese Entscheidung basiert auf positiven Ergebnissen der Phase-3-Studie PSMAfore (NCT04689828).
Pluvictory: Zusammenarbeit mit der kroatischen allgemeinen Krankenversicherung (HZZO) an Pluvicto ambulant
Wir freuen uns, unsere Zusammenarbeit mit der kroatischen allgemeinen Krankenversicherung (Hrvatski Zavod Za Zdravstvene Osiguranje) bekannt zu geben, die Ihren Patienten den Zugang zu Pluvicto® (PSMA-Radioligandentherapie) innerhalb der zugelassenen Indikation nun auch im ambulanten Bereich ermöglicht!
Dies ist ein großer Schritt für die Patientenversorgung und nur ein relativ „kurzer“ Schritt für den Patienten, da die ambulante Therapie einen Krankenhausaufenthalt überflüssig macht; die Sitzung beträgt nur etwa eine Stunde.
Mit der jüngsten FDA-Zulassung von Pluvicto vor der Chemotherapie hoffen wir, dass auch die EMA und weitere öffentliche Gesundheitskassen in Europa bald folgen.
💡 Ambulant, patientenfreundlich, effektiv!
Was, wenn mein Onkologe ¹⁷⁷Lu-PSMA nicht empfiehlt?
Widerlegung der Zweifel von Onkologen an der Radioligandentherapie: Ein Plädoyer für Vertrauen
Während die ¹⁷⁷Lu-PSMA-Therapie zunehmend Aufmerksamkeit für ihre Rolle bei der Behandlung von metastasiertem kastrationsresistentem Prostatakrebs (mCRPC) erhält, sind einige Onkologen weiterhin zögerlich, sie vollständig zu akzeptieren. Ihre Bedenken, obwohl verständlich, beruhen oft auf Unsicherheiten in Bezug auf Regulierung, Sicherheit und Patientenauswahl. Eine wachsende Menge an Beweisen und klinischer Erfahrung deutet jedoch darauf hin, dass viele dieser Zweifel unbegründet sind, und es ist an der Zeit, diese direkt anzusprechen.
- Regulatorische Zulassung: Verfahrenstechnische Verzögerungen und geografische Unterschiede
Während ¹⁷⁷Lu-PSMA (Pluvicto© von Novartis) von der U.S. Food and Drug Administration (FDA) und der Europäischen Arzneimittelagentur (EMA) als späte Behandlung für metastasierten kastrationsresistenten Prostatakrebs zugelassen wurde, ist eines der häufigsten Argumente gegen die breite Anwendung der ¹⁷⁷Lu-PSMA-Therapie das Fehlen einer formellen Zulassung in früheren Stadien. Ohne regulatorische Zulassung äußern Onkologen Bedenken bezüglich der fehlenden festgelegten Einschlusskriterien und Behandlungsempfehlungen. Diese Einwände übersehen jedoch mehrere wichtige Faktoren:
- Präzedenzfall durch Lutathera: Radioligandentherapie (RLT) ist kein neues Konzept. ¹⁷⁷Lu-DOTATATE (Lutathera©), eine ähnliche Radioligandentherapie für neuroendokrine Tumoren, wurde 2017 von der EMA und 2018 von der FDA für Patienten mit lokal fortgeschrittenen oder metastasierten Erkrankungen, die nicht resezierbar oder fortschreitend sind, zugelassen. Ihr Erfolg ebnete den Weg für die Zulassung von ¹⁷⁷Lu-PSMA. Der PSMA-gezielte Ansatz basiert auf demselben theranostischen Prinzip, das Diagnose und Therapie kombiniert, und hat von fast einem Jahrzehnt klinischer Anwendung in Ländern wie Deutschland profitiert. Diese Erfolgsbilanz stärkt das Vertrauen in den therapeutischen Rahmen.
- Flexibler Zugang: Während der regulatorische Rahmen in den USA strenger ist, haben viele Länder einen flexibleren, patientenorientierteren Ansatz entwickelt, bei dem Ärzten mehr medizinische Freiheit eingeräumt wird, Behandlungen basierend auf den individuellen Bedürfnissen der Patienten zu empfehlen, z. B. bei Intoleranz gegenüber Chemotherapie oder Hormonbehandlungen. Dieser Ansatz hat den Zugang zu ¹⁷⁷Lu-PSMA erheblich ausgeweitet, sogar in früheren Krankheitsstadien. Die gesammelte Erfahrung war von unschätzbarem Wert, um die Auswahlkriterien für Patienten zu verfeinern und die Sicherheit in realen klinischen Settings zu demonstrieren. Deutschland hat beispielsweise eine führende Rolle bei der Integration dieser Therapie in ihre Prostatakrebsbehandlung übernommen, mit hochversprechenden Ergebnissen in verschiedenen Stadien.
- Klinische Studien: Strenge klinische Studien, darunter PSMAfore und UpFrontPSMA, sammeln weiterhin robuste Daten zur Sicherheit und Wirksamkeit von ¹⁷⁷Lu-PSMA. Diese Studien sind entscheidend für die Anwendung der Therapie in früheren Stadien der Erkrankung, und ihre Ergebnisse unterstützen den Einsatz dieser Therapie als erste Behandlungsoption bei Patienten mit hohem PSMA-Ausdruck.
- Nebenwirkungen: kontrollierbar und vergleichbar mit konventionellen Therapien
Bedenken hinsichtlich Nebenwirkungen, insbesondere nephrologischer und hämatologischer Toxizitäten wie Mikroangiopathie oder Thrombozytopenie, werden oft von Onkologen als Gründe genannt, zögerlich bei der Anwendung der ¹⁷⁷Lu-PSMA-Therapie zu sein. Die bisherigen Daten deuten jedoch darauf hin, dass das Nebenwirkungsprofil nicht nur kontrollierbar, sondern in vielen Fällen weit weniger schwerwiegend ist als bei konventionellen Behandlungen wie Chemotherapie und externen Bestrahlungen. Darüber hinaus ist es bei einer Erkrankung wie Krebs „nicht vernünftig, absolute Kontraindikationen festzulegen. Im Allgemeinen sollten die Chancen auf eine Verbesserung die Risiken einer möglichen Schädigung des Patienten überwiegen.“[1]
- Hohe Präzision: Der entscheidende Vorteil von ¹⁷⁷Lu-PSMA oder jeder anderen Radioligandentherapie besteht darin, dass sie Krebszellen gezielt angreift und gesundes Gewebe schont, wodurch Off-Target-Effekte reduziert werden. Chemotherapie hingegen hat eine gut bekannte systemische Wirkung, die zu Müdigkeit, Übelkeit und signifikanten hämatologischen Nebenwirkungen wie Neutropenie und Anämie führt, die viel belastender sein können. Ebenso kann eine externe Bestrahlung zu lokalisierten Schäden an gesunden Organen rund um den Tumor führen. Im Gegensatz dazu minimiert der gezielte Ansatz von ¹⁷⁷Lu-PSMA diese Risiken und verbessert tatsächlich die Lebensqualität, wie in mehreren Studien und im Rahmen von „individuellen Heilungsversuches“ gezeigt wurde.
Die größte Herausforderung besteht in der natürlichen Präsenz von PSMA-Enzymen in anderen Organen wie den Speicheldrüsen. Der Name „Prostata“ in PSMA (Prostataspezifisches Membranantigen) kann in gewisser Weise irreführend sein: Obwohl dieses Enzym zunächst auf der Oberfläche normaler Prostatazellen entdeckt wurde, ist es tatsächlich in größerer Anzahl in anderen Organen vorhanden. Die häufigste Nebenwirkung nach einer ¹⁷⁷Lu-PSMA-Therapie ist Xerostomie oder Mundtrockenheit. Studien und klinische Erfahrungen zeigen jedoch, dass diese Nebenwirkung meist vorübergehend und reversibel ist und der therapeutische Nutzen die möglichen Unannehmlichkeiten bei Weitem überwiegt. Darüber hinaus wurden prophylaktische Maßnahmen entwickelt, um diese erwarteten Nebenwirkungen zu mildern, darunter intravenöse Kochsalzinfusionen zur Aufrechterhaltung einer ausreichenden Hydratation sowie, falls erforderlich, eine schützende Begleitmedikation.
- Unklarer Ursprung der Nebenwirkungen: Da die meisten neuen therapeutischen Ansätze zunächst bei spätstadialen, stark vorbehandelten Patienten zum Einsatz kommen, ist es schwierig, einige Nebenwirkungen wie Thrombozytopenie definitiv der Therapie oder dem fortgeschrittenen Krebs zuzuordnen. Tatsächlich gibt es zunehmende Hinweise darauf, dass die Anwendung von ¹⁷⁷Lu-PSMA früher im Krankheitsverlauf – bevor Patienten mehrere Runden Chemotherapie oder Hormonbehandlung durchlaufen haben – die Häufigkeit von Nebenwirkungen verringern und den therapeutischen Effekt weiter verstärken könnte, da gesünderes Knochenmark und Immunsystem besser in der Lage sind, die Therapie zu tolerieren und sogar den geschwächten Krebs zu bekämpfen.
- Auswahlkriterien für Patienten: Konsensfindung
Ein weiteres umstrittenes Thema ist die beste Auswahl von Patienten für die ¹⁷⁷Lu-PSMA-Therapie. Einige Onkologen argumentieren, dass ohne universelle Kriterien die Behandlungsprotokolle inkonsistent bleiben und zu variablen Ergebnissen führen werden. Die Auswahl der Patienten für ¹⁷⁷Lu-PSMA-Therapie ist jedoch tatsächlich klarer als bei vielen anderen Behandlungen. Das Feld wird schließlich nicht ohne Grund „Theranostik“ genannt.
- PSMA PET-Bildgebung: Das PSMA-Enzym etablierte sich zunächst als diagnostisches Ziel. Die Integration der ⁶⁸Ga-PSMA PET/CT-Bildgebung als Teil des prätherapeutischen Beurteilungsprotokolls war ein Wendepunkt. Sie ermöglicht die Erkennung von Mikrometastasen, die mit traditionellen diagnostischen Methoden wie ¹⁸F-FDG oder Szintigraphie nicht sichtbar sind, und sorgt so für eine präzise Stadienbestimmung der Erkrankung. Diese Bildgebungsmethode bietet eine detaillierte Auswertung der PSMA-Expression und stellt sicher, dass nur Patienten mit hohem Aufnahmevermögen (Uptake) für die Therapie berücksichtigt werden. Tatsächlich ist „PSMA-PET (oder PSMA-SPECT) ein starkes und relativ einzigartiges Kriterium für die Prognose der individuellen Reaktionswahrscheinlichkeit eines Patienten auf ¹⁷⁷Lu-PSMA-RLT“.[1] Mit der zunehmenden Einführung dieses Werkzeugs in weiteren Institutionen wird die Patientenauswahl konsistenter und die Variabilität der Behandlungsergebnisse verringert.
- Erfahrung in Deutschland und Australien: Länder wie Deutschland und Australien, die an der Spitze der Forschung und Anwendung von ¹⁷⁷Lu-PSMA stehen, haben im letzten Jahrzehnt eine Fülle von Erfahrungen gesammelt. Diese Erfahrungen zeigen, dass die Auswahl von Patienten basierend auf PSMA-Ausdruck und bisheriger Behandlungshistorie zu hochwirksamen Ergebnissen führt. Nicht umsonst wird es „personalisierte Medizin“ genannt.
- Das Plädoyer für eine frühe Intervention
Da immer mehr Daten verfügbar werden, zeigt sich zunehmend, dass ¹⁷⁷Lu-PSMA-Therapie nicht nur bei spätstadialen, stark vorbehandelten Patienten wirksam ist, sondern tatsächlich noch vorteilhafter sein könnte, wenn sie früher im Behandlungsprozess eingesetzt wird. Jüngste Studien, darunter die UpFrontPSMA- und PSMAfore-Studien, haben gezeigt, dass je früher ¹⁷⁷Lu-PSMA eingesetzt wird, desto bessere Ergebnisse erzielt werden, mit einer signifikanten Reduktion der PSA-Werte und weniger langfristigen Nebenwirkungen im Vergleich zu Anwendungen im späteren Stadium.
Fazit: Vertrauen in eine bewährte Modalität
Während Bedenken hinsichtlich der regulatorischen Zulassung, Nebenwirkungen und der Patientenauswahl bei jeder neuen Therapie berechtigt sind, stützen die Beweise für die ¹⁷⁷Lu-PSMA-Therapie stark ihre Sicherheit und Wirksamkeit. Mit über einem Jahrzehnt Erfahrung in mehreren Ländern, laufenden Studien und der erfolgreichen Anwendung ähnlicher Therapien wie Lutathera, ist das Plädoyer für Radioligandentherapie als Standardbehandlungsoption überzeugend. Wenn Ihr Onkologe weiterhin zögert, stellen Sie den Kontakt gerne zu uns her. Krebs erfordert einen interdisziplinären Ansatz.
Bibliographie
177Lu-PSMA-617 radioligand therapy of metastatic castration-resistant prostate cancer: Initial 254-patient results from a prospective registry (REALITY Study). Khreish F, Ghazal Z, Marlowe RJ, Rosar F, Sabet A, Maus S, Linxweiler J, Bartholomä M, Ezziddin S. Eur J Nucl Med Mol Imaging. 2022 Feb;49(3):1075-1085. doi: 10.1007/s00259-021-05525-7. Epub 2021 Sep 7. PMID: 34494131; PMCID: PMC8803625.
[177Lu]Lu-PSMA-Radioligand Therapy Efficacy Outcomes in Taxane-Naïve Versus Taxane-Treated Patients with Metastatic Castration-Resistant Prostate Cancer: A Systematic Review and Metaanalysis. Swayamjeet Satapathy, Ranjit K. Sahoo, Chandrasekhar Bal, Journal of Nuclear Medicine May 2023, 265414; DOI: 10.2967/jnumed.123.26541
Comparative Analysis of Morphological and Functional Effects of 225Ac- and 177Lu-PSMA Radioligand Therapies (RLTs) on Salivary Glands. Feuerecker, Benedikt & Gafita, Andrei & Langbein, Thomas & Tauber, Robert & Seidl, Christof & Bruchertseifer, Frank & Gschwendt, Jürgen & Weber, Wolfgang & D'Alessandria, Calogero & Morgenstern, Alfred & Eiber, Matthias. (2023). International Journal of Molecular Sciences. 24. 16845. 10.3390/ijms242316845.
Extensive 177Lu-PSMA Radioligand Therapy Can Lead to Radiation Nephropathy with a Renal Thrombotic Microangiopathy–like Picture. Schäfer, Hannah & Mayr, Sarah & Büttner, Maike & Knorr, Karina & Steinhelfer, Lisa & Böger, Carsten & Gschwend, Jürgen & Heemann, Uwe & Eiber, Matthias & Schmaderer, Christoph & Tauber, Robert. (2022). European Urology. 83. 10.1016/j.eururo.2022.05.025.
Joint EANM/SNMMI procedure guideline for the use of 177Lu-labeled PSMA-targeted radioligand-therapy (177Lu-PSMA-RLT). Kratochwil, Clemens & Fendler, Wolfgang & Eiber, Matthias & Hofman, Michael & Emmett, Louise & Calais, Jeremie & Osborne, Joseph & Iravani, Amir & Koo, Phillip & Lindenberg, Liza & Baum, Richard P. & Bozkurt, Murat & Delgado Bolton, Roberto C. & Ezziddin, Samer & Forrer, Flavio & Hicks, Rodney & Hope, Thomas & Kabasakal, Levent & Konijnenberg, Mark & Hermann, Ken. (2023). European Journal of Nuclear Medicine and Molecular Imaging. 50. 10.1007/s00259-023-06255-8.
Long-Term Nephrotoxicity of 177Lu-PSMA Radioligand Therapy. Steinhelfer, Lisa & Lunger, Lukas & Cala, Lisena & Pfob, Christian & Lapa, Constantin & Hartrampf, Philipp & Buck, Andreas & Schäfer, Hannah & Schmaderer, Christoph & Tauber, Robert & Brosch-Lenz, Julia & Haller, Bernhard & Meissner, Valentin & Knorr, Karina & Weber, Wolfgang & Eiber, Matthias. (2023). Journal of Nuclear Medicine. 65. jnumed.123.265986. 10.2967/jnumed.123.265986.
Safety and Efficacy of [177Lu]-PSMA-I&T Radioligand Therapy in Octogenarians with Metastatic Castration-Resistant Prostate Cancer: Report on 80 Patients over the Age of 80 Years. Tauber R, Knorr K, Retz M, Rauscher I, Grigorascu S, Hansen K, D'Alessandria C, Wester HJ, Gschwend J, Weber W, Eiber M, Langbein T. J Nucl Med. 2023 Aug;64(8):1244-1251. doi: 10.2967/jnumed.122.265259. Epub 2023 Jun 15. PMID: 37321824.
[1] Joint EANM/SNMMI procedure guideline for the use of 177Lu-labeled PSMA-targeted radioligand-therapy
Theranostics Center of Excellence
Wir freuen uns, bekannt zu geben, dass wir als Theranostic Center of Excellence (Theranostik-Kompetenzzentrum) von der Europäischen Gesellschaft für Nuklearmedizin (EANM) akkreditiert wurden. Derzeit ist unsere Einrichtung die einzige in Österreich, die mit dem EARL-Zertifikat ausgezeichnet wurde.
Patientenbericht: vollständige Remission nach ¹⁷⁷Lu-PSMA-Therapie
Hier ist ein Erfahrungsbericht eines unserer Patienten:
"Hiermit möchte ich der Welt mitteilen, dass die kleine Privatordination Minute Medical in Wien, geleitet von Professor Markus Hartenbach, einem Experten der Nuklearmedizin, nichts weniger als ein Gigant in der medizinischen Versorgung von Hilfesuchenden ist. Sie beweist den Erfolg der alltäglichen praktischen Anwendung der neuesten Ergebnisse bahnbrechender medizinischer Forschung.
Dr. Hartenbach hatte den Mut, sich gegen die veralteten, „steinzeitlichen“ Standardprotokolle bei der Behandlung von metastasiertem Prostatakrebs zu stellen – als demütigen Dienst an erkrankten Männern. Diese wären andernfalls gezwungen gewesen, belastende, schädliche und oft unerträgliche Behandlungen durchzuführen, die letztendlich zu einer Verschlechterung der Lebensqualität geführt hätten.
Wovon sprechen wir hier? Es geht um die PSMA-gerichtete Lutetium-177-Ligandentherapie bei metastasiertem Prostatakrebs, die normalerweise schwer oder gar nicht zugänglich ist. Meiner Erfahrung nach folgen die meisten internationalen Ärzte einem „Protokoll“, das Patienten einer umfassenden Bauchbestrahlung, Chemotherapie und jahrelanger chemischer Kastration durch Hormontherapie unterzieht. Dies führt oft zur Entwicklung hormonresistenter Krebszellen, die nicht mehr behandelt werden können, sodass der Patient mit dem sich ausbreitenden Krebs in seinem Körper zurückgelassen wird. Ganz zu schweigen von den Nebenwirkungen der unspezifischen Bestrahlung, der Chemotherapie und den schwer erträglichen Auswirkungen der Hormontherapie.
Prof. Hartenbach hingegen arbeitet nach dem Motto „individualisierte, maßgeschneiderte Behandlungen“. Das bedeutet, dass er den Mut hat, die modernsten, geeignetsten Therapien zur richtigen Zeit anzuwenden. Wie es in einer Privatinstitution üblich ist, handelt es sich jedoch um Patienten, die diese Behandlungen auf eigene Kosten und Risiken anstreben, da sie trotz ihrer schweren Krankheit ihre Lebensqualität, ihre Lebensfreude und ihre Mobilität bewahren möchten. Meiner Meinung nach wird ihnen unter dem normalen „Protokoll“ eine unerträgliche Lebenssituation auferlegt, die alles zerstört, was das Leben lebenswert macht.
Bis jetzt habe ich überwiegend in der dritten Person geschrieben, um den Bericht objektiv zu halten. Doch leider betrifft mich diese Krankheit auch persönlich. Ich bin Dr. Sandor Ambrus, 70 Jahre alt, und ich habe einen langen Weg hinter mir, um Prof. Hartenbachs Ordination zu finden und mich dort behandeln zu lassen.
Ich betrachte mich als sehr glücklich und bin meiner wunderbaren und umfassend gebildeten Hausärztin, Dr. Andrea Szelenyi aus Budapest, zutiefst dankbar. Sie ist auf dem neuesten Stand der medizinischen Technologien und hat mich auf diese besondere Therapie aufmerksam gemacht. Ebenso danke ich Prof. Stefan Förster, Leiter der Universitätsklinik Bayreuth. Er konnte mich aufgrund der zwingenden „Protokolle“ in öffentlichen Kliniken nicht behandeln, war jedoch so freundlich, mich an Prof. Hartenbach und sein Team weiterzuempfehlen, die in der Lage waren, den therapeutischen Ansatz in der erwähnten Ordination „Minute Medical“ individuell anzupassen.
Im Januar 2024 wurde bei mir in Budapest eine radikale Prostatektomie durchgeführt. Nach der Operation wurden weitere von Metastasen befallene Lymphknoten diagnostiziert. Ein PSMA-PET-Scan zeigte die betroffenen Knoten. Laut ungarischem „Protokoll“ – identisch mit dem deutschen – wurde mir die oben erwähnte Behandlung vorgeschlagen, was mich mit schlaflosen Nächten und Albträumen erfüllte. Doch noch schlimmer war die Realität, die noch beängstigender war als die Träume. Diese Situation dauerte an, bis ich Prof. Hartenbach traf, der mich ermutigte, die Freiheit zu wählen, was mit meinem Körper geschehen soll.
Ich erhielt drei Lutetium-Therapien im Abstand von jeweils einem Monat. Jede Behandlung dauerte 15 Minuten, begleitet von einem angenehmen und aufschlussreichen Gespräch mit Prof. Hartenbach über meine Gesundheit und meine Perspektiven. Ich hatte weder während der Behandlung noch danach Nebenwirkungen. Nach Abschluss der Therapie zeigte ein erneuter PSMA-PET-Scan eine vollständige Remission des Krebses. Natürlich kann sich dies mit der Zeit ändern, denn bei dieser Krankheit weiß man nie, aber ich hoffe, dass es lange so bleibt. Im schlimmsten Fall könnte die Behandlung, je nach Umständen, wiederholt werden.
Heute führe ich ein Leben in vollem Umfang wie vor meiner Diagnose. Ich bin genauso mobil wie in den letzten 50 Jahren, arbeite in meinem Unternehmen, genieße ein schönes Familienleben und reise mindestens einmal pro Woche innerhalb Europas sowie mehrmals im Jahr weltweit. Ich fahre jährlich Zehntausende von Kilometern, und nichts davon hat sich geändert, seit ich mich entschieden habe, Prof. Hartenbach aufzusuchen.
Mit freundlichen Grüßen
Dr. Sandor Z. Ambrus"
EANM24: Das Zeitalter der Theranostik ist JETZT
Dieser Beitrag ist auch als Audio-Podcast verfügbar.
Die Europäische Gesellschaft für Nuklearmedizin (EANM) veranstaltete vom 19. bis 22. Oktober 2024 in Hamburg ihre jährliche Konferenz, EANM24. Die EANM-Konferenzen bringen Spezialisten aus aller Welt zusammen, um die neuesten Fortschritte in der Nuklearmedizin zu präsentieren und voranzutreiben. Man kann sie in folgende Schlüsselbereiche unterteilen:
- Neue Ziele: Identifikation neuer Proteine und Enzyme in verschiedenen Krebsarten und Läsionen
- Neue Liganden: Entwicklung von Transportmolekülen mit verbesserten Bindungseigenschaften
- Neue Tracer: Leistungsfähigere Radionuklide mit einem begrenzteren Strahlungsradius, um Schäden am umliegenden gesunden Gewebe zu minimieren
- Erweiterte Anwendungen bekannter Radioliganden: Entdeckung bekannter Proteine/Enzyme in anderen Krebsarten und Läsionen.
Wie bei solchen Fachveranstaltungen üblich, konzentrierte sich auch diesjährige Konferenz darauf, die Theranostik den Patienten zugänglicher zu machen. Dabei wurden technische Themen wie die Einrichtung von Kliniken, die Schulung von Ärzten, Patientenabläufe und die Optimierung der „letzten Meile“ behandelt. Eine Präsentation aus Finnland untersuchte speziell die Machbarkeit ambulanter Theranostikbehandlungen – wovon unsere Klinik ein leuchtendes Beispiel darstellt.1
Die Vereinfachung und Vereinheitlichung der Vorschriften auf EU-Ebene würde den Zugang der Patienten zu nuklearmedizinischen Therapien weiter verbessern, wobei Österreich als starkes Modell für eine effiziente Praxis dient.
KI und Nuklearmedizin
Künstliche Intelligenz war ein wichtiges Thema der Konferenz, mit Diskussionen über das Potenzial von KI zur Verbesserung der Nuklearmedizin, zum Beispiel beim Interpretieren von PET-Scans. Die Fähigkeit der KI, die Diagnostik zu verbessern, könnte einen erheblichen Fortschritt in Genauigkeit und Effizienz darstellen.
Anwendungen von PSMA- und DOTATATE-basierter Theranostik
PSMA- und DOTATATE-basierte Bildgebung und Therapie sind inzwischen etablierte Behandlungsstandards. Über ein Jahrzehnt klinischer Erfahrung treibt nun die Entwicklung neuer Tracer und Zielstrukturen wie FAP voran. Ein großes Thema war die Anwendung der PSMA-Therapie in früheren Stadien des Prostatakrebses sowie die Überwindung möglicher Resistenzprobleme durch kürzere Sitzungsintervalle – ein Protokoll, das unsere Klinik vorangetrieben hat. Unser optimiertes Protokoll umfasst drei Sitzungen im Abstand von vier Wochen im Gegensatz zu den üblichen sechs bis acht, basierend auf den Forschungen unseres leitenden Nuklearmediziners Prof. Dr. Hartenbach. Dieses Schema reduziert das Anpassungspotenzial des Krebses und bleibt dennoch gut verträglich für die Patienten.
Die revolutionäre Bedeutung der PSMA-PET/CT-Bildgebung bei klinischen Entscheidungen wird kontinuierlich durch zahlreiche Studien bestätigt, die den Wert dieser Methode zur Verbesserung der Diagnostik und Überlebensraten belegen.2
Neue Forschung zu Somatostatinrezeptoren bei Myelomen und PSMA-Enzymen bei Gliomen bietet vielversprechende Ansätze für die Behandlung dieser Krebsarten mit gezielter Radionuklidtherapie.3
Neue Ziele
Ungefähr ein Drittel der Prostatakarzinome ist PSMA-negativ und spricht nicht auf PSMA-Theranostik an, wodurch alternative Marker erforderlich sind. Eine Studie zeigte eine hohe CD13-Positivität in PSMA-negativem Prostatakrebs, was das Protein CD13 als ein potenziell geeignetes Ziel für Theranostik nahelegt.4
Neue Liganden und Radionuklide
Zu den neuen Entwicklungen im Bereich der Radioliganden gehört DOTA-LM3, markiert mit 161Terbium ([161Tb]Tb-DOTA-LM3), das eine siebenfache höhere Tumorabsorption im Vergleich zu [177Lu]Lu-DOTATOC aufgrund seiner verbesserten Bindungseigenschaften aufweist.5
Terbium-161 stellte sich auch als vielversprechende Alternative zum oft schwer erhältlichen Lutetium-177 heraus. 161Tb bietet eine konzentriertere Strahlung bei gleichzeitig günstiger Biodistribution. Dieses Radionuklid emittiert β-Strahlung ähnlich wie Lutetium-177, gibt jedoch zusätzlich sehr kurzreichweitig wirksame Konversionselektronen und Auger-Elektronen ab. Durch die niedrige Energie der γ-Strahlung ist eine Bildgebung über die Einzelphotonen-Emissions-Computertomographie (SPECT) möglich.6
Fibroblasten-Aktivierungs-Protein (FAPi)
FAPi verdient besondere Beachtung. Diese Proteine, charakteristisch für entzündetes Bindegewebe, wurden in der Mikroumgebung der meisten soliden Tumoren entdeckt und stellen einen vielversprechenden Ansatz für eine universelle Therapie stromaler Krebsarten dar. Stroma spielt eine entscheidende Rolle bei der Krebszellproliferation, indem es Tumore nährt und sie vor dem Immunsystem des Körpers abschirmt. Die onkologische Realität ist jedoch weitaus komplexer und heterogener. Während die FAPi-basierte Bildgebung Erfolg zeigt, stehen therapeutische Anwendungen weiterhin vor Herausforderungen in Bezug auf die geeigneten Liganden.
Diese Highlights geben nur einen ersten Einblick in die auf der EANM24-Konferenz geteilten Erkenntnisse. Wir werden in kommenden Publikationen tiefer in ausgewählte Themen und Studien eintauchen und uns dabei auf die für unsere Patienten relevantesten Bereiche konzentrieren.
Aus dem EANM ’24 Abstract Book
1 OP-093 “Establishing a 177Lu-PSMA treatment site in an oncology outpatient day-ward”, T. Noponen, A. Saikkonen, L. Kääriä, M. Seppänen, K. Mattila, A. Ålgars
2 OP-423 “PSMA-PET and PROMISE re-define stage and risk in prostate cancer patients”, M. Karpinski, J. Hüsing, K. Claassen, L. Möller, H. Kajüter, F. Oesterling, V. Grünwald, L. Umutlu, H. Lanzafame, T. Telli, A. Merkel-Jens, A. Hüsing, C. Kesch, K. Herrmann, A. Stang, B. Hadaschik, W. P. Fendle
3 OP-359 “Assessing the theranostic potential of SSTR imaging in advanced multiple myeloma patients - the SCARLET trial”, W. Delbart, I. Karfis, M. Vercruyssen, S. Vercauteren, Z. Wimana, N. Meuleman, P. Flamen, E. Woff
OP-514 “First-In-Human Experience of Peptide Receptor Radionuclide Therapy with 177Lu-DOTATATE in Patients with Advanced Multiple Myeloma”, W. Delbart, I. Karfis, M. Vercruyssen, S. Vercauteren, Z. Wimana, N. Meuleman, P. Flamen, E. Woff
EP-0113 “Diagnostic utility of 68Ga-Prostate-Specific Membrane Antigen-11 PET/CT in glioma recurrence - a prospective analysis”, A. Meena, K. Subramanian, R. Kumar, H. Singh, B. Mittal
EP-0653 “68Ga/177Lu-PSMA theranostics in recurrent high-grade glioma - First study results & future perspectives”, A. Karlberg, B. E. Vindstad, E. M. Berntsen, H. Johansen, T.M. Keil, O. Solheim, S. Kjærnes Øen, T. Skeidsvoll Solheim, L.Eikenes
4 OP-424 “CD13 as a Potential Membrane Marker in PSMA-Negative Prostate Cancer: A Complementary or Superior Alternative to PSMA”, Y. Tang, L. Xiao, J. Yang, J. Hou, J. Hong, A. Rominger, K. Shi, S. Hu
5 OP-252 “Therapy with the somatostatin receptor antagonist DOTA-LM3 labeled with terbium-161: Interim results of the Phase 0 Study in patients with gastroenteropancreatic neuroendocrine tumors”, J. Fricke, F. Westerbergh, L. McDougall, C. Favaretto, E. Christ, G. Nicolas, S. Geistlich, F. Borgna, M. Fani, P. Bernhardt, N. van der Meulen, C. Müller, R. Schibli, D. Wild
6 OP-515 “When Lutetium-177 DOTATATE Is Not Available: Insights Into Use of Terbium-161 in the Treatment of Metastatic Paraganglioma”, N. Jacobs, O. Kolade, K. Hlongwa, S. More
OP-529 “Mixed-LET 161Tb-ART-101 radiopharmaceutical enhances therapeutic responses in advanced prostate cancer”, M. Bio Idrissou, J. Tromp, H. Comas Rojas, L. Lambert, A.
Pinchuk, Y. Medina, A. Carston, R. Hernandez
OP-532 “Development of [161Tb]Tb-DOTA-HYNIC-panPSMA for targeted radionuclide therapy of prostate cancer”, C. Morgat, D. Vimont, K. Attia
UpFrontPSMA-Studienergebnisse: PSMA-Therapie rückt an die Frontlinien der Prostatakrebsbehandlung
Die Ergebnisse der UpFrontPSMA-Studie sind da, bekanntgegeben während ESMO 2024 in Barcelona, und bieten große Hoffnung für die Zukunft der Prostatakrebsbehandlung. Die Radioligandentherapie (RLT) 177Lu-PSMA hat einen bedeutenden Sprung im Behandlungsprotokoll gemacht und positioniert sich nun vor der Chemotherapie mit Docetaxel. Ursprünglich nach der VISION-Studie als letzte Therapiemöglichkeit für stark vorbehandelte Patienten mit fortgeschrittenem, kastrationsresistentem metastasiertem Prostatakrebs eingeführt, hat diese RLT bemerkenswerte Wirksamkeit und ein günstiges Sicherheitsprofil gezeigt, was ihr ermöglicht hat, näher an die vorderste Front der Behandlungsmöglichkeiten zu rücken. Tatsächlich scheint es, je früher, desto effektiver.
Studienübersicht
Die UpFrontPSMA-Phase-2-Studie bewertete die Wirksamkeit der Verabreichung von 177Lu-PSMA vor Docetaxel im Vergleich zu Docetaxel allein bei Patienten, die neu mit metastasiertem hormonempfindlichem Prostatakrebs (mHSPC) mit hohem Tumorvolumen diagnostiziert wurden. Die Versuchsgruppe erhielt zwei Zyklen 177Lu-PSMA (jeweils 7,5 GBq), gefolgt von sechs Zyklen Docetaxel, während die Kontrollgruppe nur Docetaxel erhielt. Der primäre Endpunkt[1] war das Erreichen eines nicht nachweisbaren prostataspezifischen Antigens (PSA) nach 48 Wochen – eine hochgesteckte Vorgabe.
Teilnehmerauswahlkriterien
Das wichtigste Auswahlkriterium für die Studie war eine hohe PSMA-Aufnahme, wobei die Patienten basierend auf 68Ga-PSMA-PET/CT-Scans einen SUVmax von über 20 erreichen mussten. (Wie von den Forschern berichtet, mussten einige Patienten trotz anfänglich nachgewiesener PSMA-aktiver Läsionen ausgeschlossen werden, da die Androgendeprivationstherapie (ADT) vor der Behandlung zur Herunterregulierung der PSMA-Expression führte.)
Nebenwirkungen
Die Kombination von 177Lu-PSMA mit Docetaxel führte nicht zu einer erhöhten Toxizität. Die häufigsten schwerwiegenden Nebenwirkungen waren in beiden Gruppen gleich:
- febrile Neutropenie (11% in der Kombinationsversuchsgruppe vs. 10% in der Docetaxel-allein-Kontrollgruppe) und
- Durchfall (6% in der Kombinationsgruppe vs. keiner in der Kontrollgruppe).
Die einzige Nebenwirkung, die in der Versuchsgruppe anders war, war Mundtrockenheit, eine bekannte häufige Nebenwirkung von 177Lu-PSMA. Diese trat jedoch nur in Grad 1 auf, also sehr mild.
Als gezielte Therapie wurde 177Lu-PSMA gut vertragen, mit weniger Nebenwirkungen, was zu einer besseren Lebensqualität (QoL) führte. Im Gegensatz zu Docetaxel, das eine rasche Verschlechterung der Lebensqualität verursachte, behielten die Patienten, die zuerst 177Lu-PSMA erhielten, länger ihr Wohlbefinden, wobei die Lebensqualität erst nach Einführung von Docetaxel abnahm.
Protokollüberlegungen
Es gab einige Bedenken, ob die Versuchsgruppe möglicherweise unterdosiert wurde, da nur zwei Zyklen 177Lu-PSMA verabreicht wurden. Üblicherweise sind drei Zyklen Standard. Das Studiendesign zielte jedoch darauf ab, eine Verzögerung der herkömmlichen Docetaxel-Behandlung zu vermeiden.
Am Rande bemerkt, folgt unsere Klinik einem strengeren Protokoll, bei dem die Zyklen vier Wochen und nicht die üblichen sechs zu acht auseinanderliegen, basierend auf der Forschung von Prof. Dr. Hartenbach, unserem führenden Spezialisten. Im Allgemeinen haben deutsche Universitätskliniken, die eine Schlüsselrolle bei der Entwicklung von PSMA-zielgerichteten Therapien in den frühen 2000er Jahren spielten, in diesem Bereich umfangreiche Expertise aufgebaut.
Ergebnisse
Die Ergebnisse der Studie waren äußerst ermutigend. Bei 41% der Patienten in der 177Lu-PSMA plus Docetaxel-Gruppe wurden zum Zeitpunkt von 48 Wochen keine PSA-Werte nachgewiesen, verglichen mit nur 16% in der Docetaxel-allein-Gruppe. Dieser signifikante Unterschied zeigt die überlegene antitumorale Aktivität der Verabreichung der 177Lu-PSMA-RLT vor Docetaxel, ohne Steigerung der Toxizität. Diese Ergebnisse könnten zu einer Änderung des Behandlungsstandards führen und die Einführung von 177Lu-PSMA in die Behandlung von mHSPC bereits im frühen Stadium ermöglichen.
[1] Das vorher festgelegte, erstrangige Ziel einer klinischen Studie, an dem ihr Erfolg gemessen wird
WARMTH-Studie: ²²⁵Ac-PSMA bei der Behandlung von metastasiertem kastrationsresistentem Prostatakrebs
Die von WARMTH[*]-initiierte, multizentrische retrospektive Studie untersuchte die Wirksamkeit und Sicherheit der 225Ac-PSMA-Radioligandentherapie (RLT) bei der Behandlung von metastasiertem kastrationsresistentem Prostatakrebs (mCRPC). Diese Studie umfasste 488 Männer aus Australien, Indien, Deutschland und Südafrika im Alter zwischen 37 und 90 Jahren. Die meisten Patienten hatten hinter sich schon mehrere Behandlungen, darunter Chemotherapie, Androgen-Achsen-Rezeptor-Inhibitoren oder 177Lu-PSMA-RLT.
Die Ergebnisse zeigen, dass 73% der Patienten nach mindestens einer Session der ²²⁵Ac-PSMA-RLT einen Rückgang des PSA-Werts verzeichneten, wobei bei 57% ein Rückgang von 50% oder mehr festgestellt wurde. Trotz häufiger Nebenwirkungen wie Xerostomie und Knochenmarktoxizitäten (mit einer bemerkenswerten Prävalenz von beeinträchtigtem Knochenmark schon vor Beginn der Behandlung) wurde die Therapie im Allgemeinen gut vertragen, selbst bei Patienten mit Vorerkrankungen.
Da es sich um eine retrospektive Studie handelte, wurde 225Ac-PSMA RLT häufig als letzte Intervention eingesetzt, wenn alle anderen Optionen ausgeschöpft waren und sich als unwirksam erwiesen.
Eine signifikante Verbindung wurde zwischen einem PSA-Rückgang von mindestens 50%, keiner Exposition zu bestimmten Vorbehandlungen, der Abwesenheit bestimmter Metastasen und keiner Anämie zu Beginn von 225Ac-PSMA RLT einerseits und einer verlängerten progressionsfreien und Gesamtüberlebenszeit andererseits festgestellt. Die Anzahl der Behandlungszyklen korrelierte jedoch nicht mit einer verbesserten progressionsfreien oder Gesamtüberlebenszeit.
Zusammenfassend zeigte 225Ac-PSMA RLT signifikante antitumorale Effekte bei mCRPC, selbst bei Personen mit beeinträchtigtem Knochenmark und Nierenfunktion. Der Einfluss der vorherigen Behandlungsgeschichte und der metastatischen Belastung auf die Zeit bis zum Tod oder zum Fortschreiten der Krankheit legt nahe, dass Patienten in früheren Krankheitstadien möglicherweise größeren Nutzen aus 225Ac-PSMA RLT ziehen können.
Unsere Klinik hat die etablierte Praxis, unseren Patienten mit entsprechendem Krankheitsbild eine Kombinationstherapie von 1 + 2 (ein 225Ac-PSMA + zwei 177Lu-PSMA Sitzungen) anzubieten.
[*] WARMTH – World Association of Radiopharmaceutical & Molecular THerapy
| Alter, Jahre | |
| Durchschnitt | 68·1 (8·8) |
| Bereich | 37–90 |
| Länder | |
| Australien | 57 |
| Indien | 111 |
| Deutschland | 72 |
| Südafrika | 248 |
| PSA zu Beginn, ng/mL | |
| Median (IQR) | 169·5 (34·6–519·8) |
| Vorbehandlungen gegen mCRPC | |
| Docetaxel | 324 (66%) |
| Cabazitaxel | 103 (21%) |
| Abirateron | 191 (39%) |
| Enzalutamid | 188 (39%) |
| 177Lu-PSMA-RLT | 154 (32%) |
| Radium-223 Dichlorid | 18 (4%) |
| Krankheitsmuster | |
| Knochenmetastasen | 435 (89%) |
| Lymphknotenmetastasen | 352 (72%) |
| Viszerale Metastasen | 99 (20%) |
| Peritoneala Metastasen | 8 (2%) |
Krebs von tödlich zu chronisch machen. Ansprechen auf die Therapie nach 2 Zyklen der ¹⁷⁷Lu-PSMA
Der Fall veranschaulicht die wissenschaftlichen Erkenntnisse, dass die Radioligandentherapie 177Lu-PSMA sicher und wirksam ist und im Falle eines Rezidivs erfolgreich mehrmals angewendet werden kann, was uns dem Ziel näherbringt, Krebs von einer tödlichen in eine chronische Krankheit wie jede andere zu verwandeln. Sie ermöglicht den Patienten auch eine deutlich bessere Lebensqualität als die langwierige ADT oder Chemotherapie.
Bei dem 72-jährigen Patienten William Daly wurde Prostatakrebs (PC) erstmals im Dezember 2021 diagnostiziert. Trotz intensiver Vorbehandlung mit mehreren Zyklen von Immuntherapie, Kryoablation und Leukintherapie schritt die Krankheit weiter voran und breitete sich auf die Lymphknoten aus. Aufgrund von Nebenwirkungen lehnte der Patient eine dauerhafte antihormonelle Therapie und Chemotherapie ab und entschied sich stattdessen für die 177Lu-PSMA-gerichtete Radioligandentherapie. Der Patient hat 2 Zyklen mit jeweils 3 Sitzungen der Therapie hinter sich. Nach dem ersten ging PC für 1,5 Jahre in Remission.
| VOR dem 1. Zyklus | NACH dem 1. Zyklus |
|
PSMA PET/CT Oktober 2021 PSA 45 ng/ml. Lymphknotenmetastasen mit hohem PSMA-Wert. |
PSMA PET/CT April 2022
PSA 0,18 ng/ml. Nach 3x 177Lu-PSMA-therapiesitzungen von Dezember 2021 bis Februar 2022 signifikante Remission der retroperitonealen und lokoregionären Lymphknotenmetastasen. Der PSA-Rückgang wurde bis Oktober 2022 mit einem Nadir von 2,39 ng/ml dokumentiert. |
| VOR dem 2. Zyklus | NACH dem 2. Zyklus |
| PSMA PET/CT September 2023
PSA 23,3 ng/ml Fortschreitende retroperitoneale Lymphknotenerkrankung mit zwei neuen Knochenläsionen sowie eine Progression in der Prostata. Der 3-Sitzungen-Zyklus mit 177Lu-PSMA-Radioliganden wird 1,5 Jahre nach dem ersten Zyklus wiederholt. Eine kurzfristige komplementäre ADT mit Relugolix wurde zusammen mit der RLT eingeleitet, um die PSMA-Expression zu erhöhen. |
PSMA PET/CT April 2024
PSA 0,1 ng/ml Nach 3x 177Lu-PSMA Radioligandentherapie von Dezember 2023 bis Februar 2024 konnte im September 2023 keine Aktivität in den Metastasen festgestellt werden. Die einzige berichtete Nebenwirkung war kurzfristige leichte Übelkeit und leichte Müdigkeit nach der Behandlung. In der Zwischenzeit hat der Patient alle Medikamente abgesetzt und berichtet von allgemeinem Wohlbefinden und wiedergewonnener Kraft. |
Lesen Sie die Geschichte in den eigenen Worten des Patienten:
"Meine Geschichte begann im Dezember 2014, als bei mir Prostatakrebs (PC) diagnostiziert wurde. Es wurde als "mittleres Risiko" mit einem Gleason-Score von 7 (3+4) in 3 der 12 entnommenen Biopsieproben eingestuft. Zu diesem Zeitpunkt hatte es sich noch nicht ausgebreitet, aber nach einem MRT zeigte es eine " extrakapsuläre Ausdehnung". Ich entschied mich gegen eine Operation und für wachsames Warten. Ich wollte mich auch von der Hormontherapie fernhalten.
Nach einem weiteren MRT zeigte sich, dass sich der PC sehr nahe an den Samenbläschen befand, und ich engagierte einen Arzt in Fort Lauderdale, Florida, um mich bei der Behandlung zu unterstützen. Er führte eine 3D-Mapping-Biopsie durch, die Gleason 8 in der Prostata zeigte. Dann behandelte er den PC mit fokaler Kryoablation, und mein PSA-Wert sank von 9 auf 0,6. Dies geschah im Oktober 2017.
Der PSA blieb auf dem Niveau etwa 2 Jahre, bevor er allmählich zu steigen begann. Zufälligerweise wurde ich im Juli 2020 wegen eines Nierensteins behandelt und es wurde ein geschwollener Lymphknoten im Beckenbereich festgestellt. Nach einem weiteren MRT schlug mein Arzt in Florida vor, dass wir eine Immuntherapie machen sollten. Seine Immuntherapie war bei einigen seiner Patienten sehr erfolgreich – ich habe aber nicht darauf angesprochen. In dem Moment tritt die 177Lu-PSMA-Behandlungsoption bei Dr. Hartenbach zutage. Zuerst ließ ich in Houston, Texas, einen PSMA-Scan machen, um zu sehen, ob die Behandlung überhaupt durchgeführt werden kann. Nach der Zusage traf ich Vorkehrungen, um die Therapie bei Dr. Hartenbach durchzuführen. Mein PSA-Wert lag damals bei etwa 48. Das war im Herbst 2021.
Nach dem 1. Zyklus (3 Infusionen) der Therapie lag mein PSA-Wert bei 2,39. Der nachfolgende PSMA-Scan zeigte eine bemerkenswerte Verbesserung. Es gab nur noch ein paar Stellen, an denen der Krebs noch im Absterbeprozess war. Wir haben uns sehr über das Ansprechen gefreut. Das war im Frühjahr 2022 und die Therapie hatte mir 2 Jahre Remission beschert. Nach einer wachsamen Überwachung des PCs mit geplanten Tests begann sich der PSA wieder zu erhöhen. Als er 23 erreichte, hatten wir das Gefühl, dass eine weitere Behandlung von Vorteil wäre.
So begann ich im Dezember 2023 einen weiteren Zyklus der 177Lu-PSMA-Therapie. Wir fügten der Therapie auch ein Medikament namens Orgovyx hinzu. Der PSMA-Scan wurde im April durchgeführt, nachdem die Behandlung im Februar 2024 abgeschlossen war. Ich denke, ich kann sagen, dass ich minimale Nebenwirkungen von der Behandlung hatte (etwas Übelkeit ein paar Tage lang und etwas "Mundtrockenheit"). Alles in allem wurde ich also mit 2 Zyklen (6 tatsächliche Infusionen) von Dr. Hartenbach behandelt.
Diesmal waren die Ergebnisse der Behandlung und der Scan bemerkenswert. Der PSMA-Scan war eindeutig und der Bericht besagte, dass ich ein "vollständiges Ansprechen" auf die Therapie hatte – mein PSA-Wert liegt jetzt bei 0,1. Das hätte kein besseres Ergebnis sein können und ich war so dankbar und gesegnet, mit Dr. Hartenbach und seinen Mitarbeitern zusammengearbeitet zu haben. Ich bete für eine langfristige Remission.
Nochmals vielen Dank an Dr. Hartenbach und alle seine Mitarbeiter."
Durchbruch bei Brustkrebsbehandlung: Die erste theranostische Behandlung mit DOTATATE. Kommt ein Wendepunkt?

Jüngste Forschungsergebnisse haben gezeigt, dass Somatostatinrezeptor Typ 2 (SSTR2) bei bestimmten Arten von Brustkrebs, insbesondere bei östrogenrezeptor-positiven (ER+) Tumoren, überexprimiert ist. Diese Entdeckung ebnet den Weg für den potenziellen Einsatz der etablierten DOTATATE-Theranostik, um die Diagnose und Behandlung dieser Art von Brustkrebs zu verbessern. Eine Studie, die sowohl präklinische als auch Phase-2 klinische Studien umfasste, zeigte sehr vielversprechende Ergebnisse.
„Diese Behandlung hat mir definitiv mein Leben zurückgegeben“
Erfolgsgeschichte nach 3 Sitzungen der PSMA-Radioligandentherapie mit 1x Actinium-225 und 2x Lutetium-177
Sean Kenny wurde erstmals im Dezember 2020 mit Prostatakrebs diagnostiziert, als er gerade 51 Jahre alt geworden war. Bevor er in unserer Klinik landete, hatte er sich mehreren Behandlungen unterzogen, darunter 6x Docetaxel, antihormoneller Therapie, Immuntherapie und Kryotherapie. Aufgrund von Nebenwirkungen entschied er sich, die ADT zu pausieren, musste jedoch Mitte 2023 die antihormonelle Therapie mit Firmagon und Apalutamid wieder aufnehmen. Der Krebs schritt dennoch mit zunehmendem Knochenbefall fort. Trotz der PSA-Senkung blieben Schmerzen und PSMA-Expression bestehen. Er wurde zur Schmerzlinderung auf Morphinmedikation gesetzt. Seine linke Hüfte war so stark beschädigt, dass sie ersetzt werden musste. Nach 3 Jahren des Hin und Her entschied sich Sean für die PSMA-gerichtete Radioligandentherapie (RLT) und erlebte eine bemerkenswerte Genesung nach nur einem 3-Sitzungs-Zyklus. Aufgrund der starken Knocheninfiltration empfahlen wir, die erste Sitzung mit Actinium-225 und die beiden verbleibenden mit Lutetium-177 durchzuführen. Beurteilen Sie selbst.
| VORHER
PSMA PET/CT Dezember 2023 PSA 2 ng/ml nach Wiedereinleitung der antihormonellen und ARPI-Behandlung. St.p. Hüftgelenkersatz links zuvor. Noch immer stark PSMA-exprimierende Knochenmetastasen und Schmerzen unter Morphinmedikation. |
NACHHER
PSMA PET/CT April 2024 Nach 1x 225Ac und 2x 177Lu PSMA-Ligandentherapie-Sitzungen von Dezember 2023 bis März 2024. PSA 0,18 ng/ml. Minimale Restaktivität in den bekannten Knochenläsionen, höchstwahrscheinlich apoptotische Zellen. ALP von 570U/l auf 180U/l gesunken (Norm <150). |
10 Tage nach der ersten RLT-Sitzung mit Actinium-225 PSMA kam die Schmerzlinderung und Sean konnte die Morphinmedikation absetzen. Hämoglobin- und Nierenwerte normalisierten sich nach der zweiten RLT-Sitzung mit Lutetium-177 PSMA. Die einzigen Nebenwirkungen waren kurzzeitige leichte Übelkeit und Müdigkeit nach der Behandlung. Zum Zeitpunkt der Kontroll-PSMA-PET/CT waren diese Symptome verschwunden. Sean berichtet von allgemeinem Wohlbefinden und wiedergewonnener Kraft.
Hier ist die Geschichte in seinen eigenen Worten:
"Meine Geschichte begann im Dezember 2020, als mir mitgeteilt wurde, dass ich fortgeschrittenen Prostatakrebs hatte, der sich auf mein Lymphsystem ausgebreitet hatte. Dies wurde bei einer routinemäßigen Blutuntersuchung festgestellt, als ich 50 Jahre alt wurde und der PSA-Wert als Blutmarker einbezogen wurde. Ich hatte zu diesem Zeitpunkt keine offensichtlichen Symptome, lief regelmäßig noch tatsächlich 7-Minuten-Meilen und war sehr aktiv.
Ich wurde im Januar 2021 nach meiner Rückkehr vom Royal Marsden Hospital in Großbritannien, wo ich einen PSMA-Scan erhalten hatte (ich konnte in Irland 9 Monate lang keinen Scan bekommen), auf Hormonbehandlung gesetzt. Später im Jahr 2021 begann ich eine Serie von 6x Chemo (Docetaxel) und dann 4 Wochen RT. Anfang 2022 setzte ich die Hormonbehandlung aufgrund von Nebenwirkungen ab (mein PSA war auf einen sehr niedrigen Wert gesunken). Ich bekam mein Leben zurück, da ich meine Energie wiedergewann und meine Müdigkeit deutlich nachließ.
Dann begann mein PSA Anfang 2023 langsam wieder zu steigen, also überlegten wir, in die USA zu reisen, um eine Immuntherapie und Kryotherapie in einer Klinik zu probieren. Während ich darauf wartete, dass mich diese Klinik aufnahm, entwickelte ich intermittierende Schmerzen in meinem linken Bein, die ich meinem Onkologen während eines Ambulanzbesuchs mitteilte. Nach sofortigen Röntgenaufnahmen meines Beins wurde mir gesagt, dass mir ein Bruch des Oberschenkelknochens drohte und ich eine Notfall-Hüftoperation benötigte (mein Beckenknochen war ebenfalls befallen). Meine Hüfte wurde 2 Tage später ersetzt, und als ich wieder stark genug war, ging ich nach Amerika, um mich diesen Therapien zu unterziehen in der Hoffnung, dass es wieder zur Remission führen würde. Leider war diese Operation nicht erfolgreich, und innerhalb eines Monats nach meiner Rückkehr nach Hause waren die Schmerzen im Beinbereich aufgrund der Metastasen im Beckenbereich unerträglich. Ich wurde sofort wieder auf Hormonbehandlung gesetzt und mir wurde gesagt, dass ich auch wieder RT erhalten würde.
Meine liebe Frau Brid hatte Kontakt mit der amerikanischen Klinik aufgenommen, um zu sehen, ob es andere Optionen gibt. Dies war dann der Zeitpunkt, als ich an Prof. Hartenbach überwiesen wurde, und der Rest ist, wie man sagt, Geschichte. Ich bin von allen Schmerzmitteln befreit und hoffe, in naher Zukunft auch meine Hormonbehandlungen abzusetzen. Von da an wird es aktive Überwachung sein, und ich drücke die Daumen. Diese Behandlung hat mir definitiv mein Leben zurückgegeben.
Danke, Prof. Hartenbach und Team."
Einsatz von Alphastrahlern in Radiopharmazeutika für die Krebsbehandlung
Im fortwährenden Kampf gegen Krebs haben sich die Radiopharmazeutika als wirksame Waffe erwiesen, und Alphastrahler wie Actinium-225, Astatin-211 und Blei-212 gewinnen schnell an Bedeutung. Diese Alpha-emittierenden Isotope revolutionieren die Krebsbehandlung und bieten eine gezielte Therapie mit dem Potenzial, bösartige Zellen auszurotten und gleichzeitig die Schädigung des umgebenden gesunden Gewebes zu minimieren.
Neukonzipierung der Behandlungszeitpläne: ¹⁷⁷Lu-PSMA in frühen Stadien vor konventionellen Therapien
Die Radioligandentherapie (RLT) mit 177Lu-PSMA erhielt in den USA die erste Zulassung als letztmögliche Behandlung, nachdem alle anderen Behandlungsmöglichkeiten ausgeschöpft sind. Eine ganze Reihe laufender Studien untersucht jedoch das Potenzial für den Einsatz dieser Therapie zu einem früheren Zeitpunkt im Verlaufe der Krankheit, da sie sich als sicher, wirksam und mit geringem Nebenwirkungsprofil erwiesen hat. Tatsächlich ist die Radioligandentherapie sehr sicher. Eine aktuelle Studie hat gezeigt, dass sogar 6 Sitzungen sehr gut vertragen werden, was diese Behandlung zu einer praktikablen Option als wiederkehrende Therapie im Falle eines Rezidivs macht.
¹⁷⁷Lu-DOTATATE in der Behandlung von Meningeomen
Die Peptidrezeptor-Radionuklidtherapie (PRRT) im Bereich der neuroendokrinen Tumore (NETs) hat sich in den letzten zwei Jahrzehnten erheblich weiterentwickelt, indem sie die Überexpression von Somatostatinrezeptoren nutzt, die für diese Tumore charakteristisch ist. Das gleiche Rezeptor, Somatostatinrezeptor 1 & 2 (SSTR1 / SSTR2), ist auch bei nahezu allen Meningeomen vorhanden, was PRRT zu einer tragfähigen Behandlungsoption macht. Mehrere Studien haben die Wirksamkeit von PRRT (177Lu-DOTATATE) bei Patienten mit Meningeom untersucht und dabei stets deren Wirksamkeit nachgewiesen, insbesondere bei der Verlängerung des progressionsfreien Überlebens (PFS).
Präzisionskraft entfesselt: Die revolutionäre Bedetung von ⁶⁸Ga-PSMA PET/CT für die Prostatakrebsbehandlung

Im Bereich der medizinischen Diagnostik hat sich das wegweisende Verfahren der 68Ga-PSMA PET/CT als unersetzbar erwiesen und bietet beispiellose Einblicke in die Einschätzung und Behandlung von Prostatakrebs. Seine außergewöhnliche Präzision ermöglicht es Ärzten, Prostatakrebs auf molekularer Ebene zu visualisieren. Es hat die Diagnose, Stadienbestimmung und personalisierten Behandlungsstrategien für Prostatakrebs revolutioniert, was letztendlich zu einer Verbesserung der Ergebnisse für Patienten führt und die „Landschaft“ der Prostatakrebsversorgung neugestaltet. Im Folgenden finden Sie die Zusammenfassung einer Auswahl neuester Studien.
Nuklearmedizin – ein vielseitiges Instrument im Kampf gegen vieler Krebsarten
Nuklearmedizin verhilft Patienten zum längeren und qualitativ hochwertigeren Leben
Die Nuklearmedizin ist der am schnellsten wachsende medizinische Bereich, insbesondere in der Krebsbehandlung. Es ist äußerst wirksam und nebenwirkungsarm und bietet den Patienten im Vergleich zu herkömmlichen Behandlungen wie Chemotherapie ein längeres und qualitativ hochwertigeres Leben. Es ist auch sehr vielseitig und findet bei der Behandlung vieler Krebsarten ihre Anwendung. Unsere Klinik bietet nicht nur modernste Therapien wie die Radioligandentherapie mit 177Lu-PSMA oder 225Ac-PSMA sowie die 177Lu-Dotatate-Therapie an, sondern auch das neueste diagnostische Verfahren, 68Ga-FAPI PET/CT. Es eignet sich besonders gut für Krebsarten wie Brust-, Dickdarm- und Bauchspeicheldrüsenkarzinome und stellt einen wegweisenden Ansatz in der diagnostischen Präzision dar. Hier erfahren Sie mehr über FAPI in der Diagnostik.
¹⁷⁷Lu-PSMA-Radioligandentherapie bei Achtzigjährigen sicher & wirksam
Eine Studie zur Bewertung der Wirksamkeit und Sicherheit der 177Lu-PSMA-Radioligandentherapie zur Behandlung von mCRPC bei Achtzigjährigen zeigte, dass die Radioligandentherapie auch bei älteren Patienten sicher und wirksam ist. Darüber hinaus zeigten Patienten, die sich zuvor keiner Chemotherapie unterzogen hatten, ein besseres und länger anhaltendes Ansprechen sowohl in Bezug auf das Gesamtüberleben als auch auf das progressionsfreie Überleben.
¹⁷⁷Lu-PSMA RLT und SBRT kombiniert
Die Herausforderung für die Strahlentherapie bei der Krebsbehandlung besteht darin, eine ausreichende, für Krebszellen tödliche, Strahlendosis im Tumor und in den Metastasen zu erreichen, ohne das umliegende gesunde Gewebe wesentlich zu schädigen. Die Kombination der stereotaktischen Bestrahlung (SBRT) und der internen Radioligandentherapie (RLT) 177Lu-PSMA scheint genau der optimale Ansatz zu sein, um die Therapie des oligometastasierten Prostatakarzinoms zu maximieren.
Die neueste Studie hat gezeigt, dass die Kombination von 177Lu-PSMA RLT und SBRT die mediane Energiedosis (BED) pro Läsion auf 159 Gy erhöhte, und zwar ohne nennenswerte größere Nebenwirkungen, während externe Strahlung alleine selten 70 Gy überschreitet.
Die SBRT wird im Anschluss an die RLT angewendet, um die verbliebenen PSMA-positiven Metastasen gezielt zu bekämpfen. Die Kontroll- PSMA PET/CT nach der RLT ermöglicht es, solche Läsionen mit höchster Präzision zu erkennen und zu lokalisieren. in Kooperation mit unseren Partnern für Cyberknife, SBRT und Protonen-/Kohlenstoffionentherapien bietet unsere Klinik diese Therapien präzise aufeinander abgestimmt an. Wir bemühen uns, unseren Patienten in ihrem Kampf gegen Krebs immer die modernste onkologische Behandlung auf höchstem Standard zu bieten.
Bei metastasiertem Bauchspeicheldrüsenkrebs ist ⁶⁸Ga-FAPI dem ¹⁸F-FDG überlegen
Krebs ist heimtückisch. Er schafft sich bereits vor der „Einpflanzung“ der eigentlichen Krebszellen eine spezifische Mikroumgebung, welche die Erkennung im entscheidenden Frühstadium erschwert. Mit dem neuen „Tracer“ zum Nachweis des FAP-Alpha-Rezeptors auf krebsassoziierten Fibroblasten (CAF) ist es nun möglich, diese Fingerabdrücke von Krebs zu entdecken, ähnlich wie beim Fingerabdruckpulver. Eine frühzeitige Diagnose verbessert die therapeutische Entscheidungsfindung drastisch, wie die neueste Studie zeigt.
Eine andere Studie hat die Überlegenheit der 68Ga-FAPI-PET/CT gegenüber 18F-FDG, der Hauptstütze der onkologischen Diagnostik, bei der Erkennung von Metastasen und lokalen Rezidiven des fortgeschrittenen metastasierten Bauchspeicheldrüsenkarzinoms bestätigt. Darüber hinaus war die Intensität (SUV) der Läsionen auf den Scans höher. FAPI zielt auf die Mikroumgebung solider Tumoren ab, die insbesondere bei Krebsarten wie Sarkomen, Brust-, Dickdarm- und Bauchspeicheldrüsenkrebs auftreten. Es versteht sich von selbst, dass eine genauere Diagnostik eine bessere Therapieentscheidung ermöglicht. 68Ga-FAPI ist in unserer Klinik erhältlich. Kontaktieren Sie uns für eine Beratung und einen Termin.
Lesen Sie hier mehr über die FAPI-Diagnostik.
Radioligandentherapie mit Terbium-161
Die PSMA-Radioliganden-Therapie mit dem Lutetium-Isotop 177Lu hat sich als sehr wirksam im Kampf gegen das metastasierte Prostatakarzinom erwiesen. Dennoch gibt es immer noch einen Anteil von Patienten, die nicht auf diese Behandlung ansprechen. Ein möglicher Grund könnte sein, dass die Strahlendosis, die an die Krebszellen abgegeben wird, zu gering ist um sie abzutöten. Daher experimentieren Wissenschaftler nun mit einem anderen Isotop, Terbium-161 (161Tb), das neben Betastrahlung ein breiteres Spektrum an Energien aussendet, nämlich Konversions- und Auger-Elektronen. Es hat ähnliche Zerfallseigenschaften wie 177-Lutetium, eine Halbwertszeit von etwa 7 Tagen, aber eine höhere Zerstörungskraft aufgrund der Koemission von Konversions- und Auger-Elektronen. Deren geringe Strahlungsreichweite ermöglicht es, die gesamte Energie direkt in den Krebszellen freizusetzen, ohne die benachbarten gesunden Zellen zu schädigen.
PSMA PET/CT zur Evaluierung des Ansprechens auf die Behandlung mit Androgenrezeptor-Signalweg-Inhibitoren (ARPI)
PSMA PET/CT ist die aktuell herkömmlichste diagnostische Methode für die Stadienbestimmung von Prostatakrebs, insbesondere metastasiertem, und für die Therapiewahl (die Eignung der Radioligandentherapie 177Lu-PSMA). Die neueste Studie hat gezeigt, dass sie auch dafür verwendet werden kann, um die Wirksamkeit der Behandlung mit Androgenrezeptor-Signalweg-Inhibitoren (ARPIs) zu bewerten.
Radiopharmazeutische Therapie auf dem Weg, früher im Krankheitsverlauf eingesetzt zu werden
Die PSMAfore-Studie von Novartis (Phase-III-Studie von 177Lu-PSMA-617 bei Taxan-naïven Patienten mit mCRPC) hat nicht nur ihren primären Endpunkt des radiographischen progressionsfreien Überlebens (rPFS) erreicht, sondern auch erstaunliche Ergebnisse gezeigt, die durchaus das Potenzial haben, die klinische Praxis entscheidend zu verändern. Die Daten wurden bei der ESMO-Konferenz 2023 präsentiert. Das mediane rPFS (radiographisches progressionfreies Überleben) beträgt 12 Monate bei Patienten vor Chemotherapie im Vergleich zu nur 5,6 Monaten in der Kontrollgruppe unter Standardbehandlung. Mit weniger Grad 3-Nebenwirkungen ist die Radioligandentherapie (RLT) sogar besser verträglich. Die Ergebnisse suggerieren - je früher im Krankheitsverlauf die RLT eingesetzt wird, desto effektiver wirkt sie. Unsere eigene klinische Erfahrung in Minute Medical bestätigt dies in entsprechenden Fällen ebenfalls.
¹⁷⁷Lu-DOTATATE wirksam gegen gastroenteropankreatische NETs (GEP-NETs) G2 und G3
Obwohl es sich um eine seltene (orphan, vom Englischen „Waise“) und langsam wachsende Krebsart handelt, sind einige neuroendokrine Tumoren (NETs) mit einer schnellen Progression und einer schlechten Prognose verbunden. Die ursprüngliche Zulassung für 177Lu-DOTATATE (Lutathera®) basierte auf den Ergebnissen der NETTER-1-Studie für inoperable NETs im Dünndarm. In der Netter-2-Studie hat 177Lu-DOTATATE seine Wirksamkeit nun auch bei Patienten mit fortgeschrittenen Grad-2 und -3 gastroenteropankreatischen NETs (GEP-NETs) unter Beweis gestellt, und zwar als Erstlinienbehandlung für neu diagnostizierte Patienten.
Eine Erfolgsgeschichte der vollen Remission
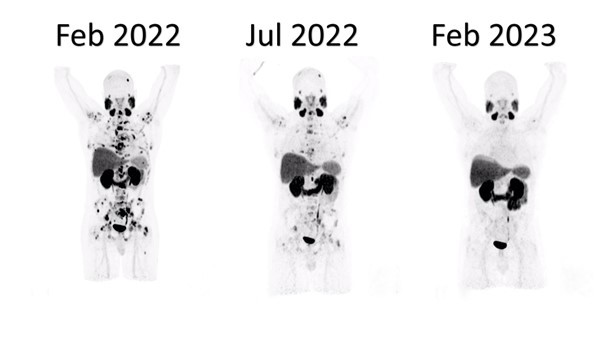
| Vor der Therapie | Nach 3 Sitzungen der Radioligandentherapie | Kontrolle ein Jahr später |
FAPI molekulare Diagnostik
Das Fibroblasten-Aktivierungsprotein (FAP) wird in der Tumormikroumgebung oder im Stroma von über 90% der soliden Tumore überexprimiert, was es zu einer vielversprechenden Zielstruktur sowohl für die Therapie als auch für molekulare Bildgebung macht. Die auf FAP abzielende molekulare Bildgebung hat in der Krebsdiagnostik schnell an Bedeutung gewonnen. Es ist besonders nützlich im Falle von Tumoren mit einer starken desmoplastischen Reaktion (=Bildung von fibrösem Gewebe), wie Brust-, Dickdarm- und Bauchspeicheldrüsenkrebs.
¹⁷⁷Lu-PSMA in Taxan-naïven Patienten
Nach dem Ende der VISION-Studie, in der sich 177Lu-PSMA als wirksame Behandlung von metastasiertem Prostatakrebs erwiesen hat, stellte sich die nächste Frage: Funktioniert es noch besser, wenn es früher im Krankheitsverlauf eingesetzt wird? Eine spannende Studie hat nun gezeigt, dass 177Lu-PSMA vor der Chemotherapie tatsächlich wirksamer ist.
Die Metaanalyse wurde entwickelt, um den Einfluss einer vorangegangenen Taxan-Chemotherapie auf das Ansprechen und Überleben bei mCRPC-Patienten nach 177Lu-PSMA RLT zu untersuchen. Sie fasste 13 Studien mit insgesamt 2.068 Patienten zusammen. Die Ergebnisse waren:
- Taxan-naïve Patienten hatten eine 1,82-fach höhere Wahrscheinlichkeit für ein biochemisches Ansprechen, d.h. eine 1,8-mal höhere Wahrscheinlichkeit, dass der PSA-Wert nicht ansteigt.
- Der Taxan-naïve Status war ein Prädiktor für beides: signifikant besseres progressionsfreies Überleben (über 40%) und Gesamtüberleben (über 46%).
Eine weitere klinische Studie, die derzeit durchgeführt wird, untersucht die Wirksamkeit parallel zur antihormonellen Androgenentzugstherapie. Die Ergebnisse werden im 3. Quartal 2024 erwartet.
Herstellung der Radioliganden

Die Herstellung von Radioliganden ist ein extrem komplexer und zeitkritischer Prozess, da die Radiopharmaka innerhalb weniger Tage nach der Synthese direkt zu den Krebszellen „transportiert“ werden müssen. Darum geht es bei der personalisierten gezielten Strahlentherapie, einem „Game-Changer“ in der Onkologie. Ein eigenes Labor und hochqualifizierte Radiochemiker helfen uns, unsere Patienten zeitgerecht und mit der größtmöglichen Flexibilität zu versorgen.
Bildgebungs-Biomarker von Dual-Tracer-PET-MRT zur Prognose von klinisch signifikantem Prostatakrebs
Einige Prostatakrebsfälle entwickeln niemals Metastasen bzw. klinische Symptome und werden als klinisch insignifikant definiert. Eine exakte Diagnostik, die in der Lage ist, zwischen klinisch signifikanten und insignifikanten Läsionen zu unterscheiden, führt zum besseren Krankheitsmanagement. Die neuesten Forschungen unserer Arbeitsgruppe haben gezeigt, dass die kombinierte Hybridbildgebung mit [18F] Fluormethylcholin (FMC) PET und [68Ga]Ga-PSMAHBED-CC conjugate 11 (PSMA)-PET eine höhere Sensitivität für die Erkennung des klinisch signifikanten Prostatakarzinoms im Vergleich zur alleinigen multiparametrischen MRT erreichte. Das PSMA PET ist bei diesem Hybridansatz die führende Methodik und ist in dieser Hinsicht tatsächlich zuverlässiger als die alleinige MRT.
Unsere Statistik RLT ¹⁷⁷Lu-PSMA
Wie viele Studien zur Radioligandentherapie (RLT) mit 177Lu-PSMA belegen, führt die Senkung des PSA-Wertes von über 50% zu einer statistisch signifikanten Erhöhung des Gesamtüberlebens. Die Ergebnisse unserer Klinik zeigen die Reproduzierbarkeit dieser Daten. Nach 3 Sitzungen von 177Lu-PSMA nimmt der PSA-Wert um durchschnittlich 68% ab. Die Erhaltung von Remissionen und die Steigerung der Lebensqualität unserer Patienten bleiben auch in Zukunft unsere Ziele.
Pluvicto® Zulassung durch EMA
Nach der FDA-Zulassung im März 2022, hat im Dezember 2022 auch die Europäische Arzneimittel-Agentur (EMA) Pluvicto® (Lutetium (177Lu) vipivotid tetraxetan) von Novartis für die gezielte Radioligandenbehandlung von Patienten mit metastasiertem kastrationsresistentem Prostatakarzinom, das auf seiner Zelloberfläche PSMA aufweist (also PSMA-positiv ist), zugelassen. Die EMA-Zulassung beruht auf den Ergebnissen der Phase-III-Studie VISION, in der "die Radioligandentherapie mit 177Lu-PSMA-617 das bildbasierte progressionsfreie Überleben und das Gesamtüberleben verlängerte, wenn sie begleitend zur Standardversorgung bei Patienten mit fortgeschrittenem PSMA-positivem metastasiertem kastrationsresistentem Prostatakrebs verabreicht wurde"[1]. Pluvicto® soll zusammen mit der Androgenentzugstherapie bei den Erwachsenen angewendet werden, die zuvor mit Androgenrezeptor-Signalweg-Inhibitoren bzw. Taxan-Therapie(n) behandelt worden waren. „Das Lutetium-177-PSMA wurde federführend vom Deutschen Krebsforschungszentrum (DKFZ) in Zusammenarbeit mit dem Universitätsklinikum Heidelberg und der Universität Heidelberg entwickelt.“[2]
[1] https://www.nejm.org/doi/full/10.1056/nejmoa2107322
[2] https://www.krebsinformationsdienst.de/aktuelles/2022/news059-metastasierter-prostatakrebs-zulassung-pluvicto-lutetium-177-psma-617-europa.php
The European Award in Nuklearmedizin 2022
Wir freuen uns sehr mitzuteilen, dass unserem Kollegen Prof.Dr. Alexander Haug der „European Awards in Medizin“ im Bereich Nuklearmedizin verliehen wurde.
Interview mit einem Patienten, September 2022 (Englisch)
Dr. Hartenbach führt ein Interview mit einem Patienten über seine Erfahrungen mit der Radioligandentherapie 177Lu-PSMA. Beim Patienten A.G., 72 Jahre alt und selbst Molekularbiologe, wurde im September 2018 ein metastasiertes Prostatakarzinom diagnostiziert. Nach der konventionellen Standardbehandlung (Chemo- und antihormonelle Therapie) gab es noch Residuen des Primärtumors in der Prostata sowie Lymphknoten- und Knochenmetastasen. Bis heute hat sich A.G. im Laufe von drei Jahren 9 Sitzungen (3 Zyklen) der 177Lu-PSMA-Therapie unterzogen; beginnend mit einem neuen Zyklus sobald bei der Kontrolle mittels 68Ga-PSMA PET/CT PSMA exprimierende Läsionen detektiert wurden. Die Therapie war für A.G. äußerst erfolgreich: hohes Ansprechen und nahezu keine Nebenwirkungen. Die gezielte Radioligandentherapie bringt uns dem Ziel, Prostatakrebs zu einer weiteren behandelbaren chronischen Erkrankung zu machen und gleichzeitig eine hervorragende Lebensqualität zu erhalten, ähnlich wie z.B. bei Diabetes, ein großes Stück näher.
- [00:45] Kannst du uns von deiner Prostatakrebs-Diagnose und den ersten Schritten erzählen, die du unternommen hast? Wie hast du die Grenzen der Standardtherapien wahrgenommen und was hat dich dazu gebracht, nach Alternativen zu suchen?
- [06:13] Wie würdest du die Nebenwirkungen und die Wirksamkeit der Radioligandentherapie im Vergleich zu den Standardbehandlungen beurteilen?
- [10:07] Wie sind deine persönlichen Erfahrungen mit Nebenwirkungen wie Mundtrockenheit (Xerostomie) oder Nierenproblemen nach mehreren Zyklen der Radioligandentherapie?
- [12:00] Die Wichtigkeit der kombinierte Therapieansatz, einschließlich Hormontherapie und Kohlenstoffionenbestrahlung.
- [15:44] Was hat dir persönlich geholfen, mit der Krankheit umzugehen und optimistisch in die Zukunft zu blicken?
Prof. Markus Hartenbach (MH): Hallo und willkommen bei Minute Medical. Mein Name ist Markus Hartenbach und heute haben wir einen besonderen Gast hier, der bereit ist, ein Interview zu geben: Professor Dr. Alexander Von Gabain – renommierter Mikrobiologe, Gründer, Unternehmer und vieles mehr. Wir schätzen es sehr, dass er sich heute für dieses Interview Zeit nimmt. Hallo, Alexander.
A.G.: Hallo, Markus. Ich freue mich auf dieses Interview, und es ist mir eine Freude, dich mit dem zu unterstützen, was ich im Laufe meiner Krankheit und ihrer Behandlungen gelernt habe.
MH: Ja, wir wissen das wirklich sehr zu schätzen, Alexander. Du bist heute nicht in deiner Rolle als analytischer Wissenschaftler hier. Du bist vielmehr hier, weil du vor vier Jahren – ziemlich genau vor vier Jahren – mit einer Diagnose konfrontiert wurdest. Vielleicht kannst du ein wenig darüber erzählen, worum es dabei ging und was die ersten Schritte waren.
A.G.: Nun, bei mir wurde tatsächlich vor vier Jahren ein fortgeschrittener Prostatakrebs diagnostiziert – mit Metastasen in den Knochen und in mehreren Lymphknoten. Und als Molekularbiologe, der selbst in der Onkologie gearbeitet hat, war mir sofort klar, dass das mein Leben völlig auf den Kopf stellen würde. Es ist eine schockierende Erfahrung, und am Anfang hat man Todesangst. Deshalb stützt man sich auf Kolleginnen und Kollegen, die etabliert und renommiert sind. Ich muss sagen, dass ich in einem Universitätsklinikum eine gute Behandlung bekommen habe. Das Dilemma war allerdings, dass die Ärzte – vielleicht auch, weil ich selbst aus dem Fach komme – eher dazu neigten, mir die Standardtherapien zu verabreichen. Die Standardtherapie besteht natürlich in der Unterdrückung des Testosterons – von unseren Kolleginnen und Kollegen gerne als Kastration bezeichnet, sei es chemisch oder tatsächlich physisch –, manchmal auch in Kombination oder in Abfolge mit einer Chemotherapie.
Ich habe all das durchgemacht, und es gab gewisse Erfolge. Aber ehrlich gesagt konnte man in meinem Körper noch immer Ausbreitungen des ursprünglichen Tumors sehen, und auch der Ursprungstumor war noch in der Prostata vorhanden. Das war eine ziemliche Lernkurve. Und ich muss sagen: Was ich aus dieser Kurve gelernt habe, ist, dass die Standardtherapie wichtig und gut ist. Aber sobald man wieder durchatmet und erkennt: Das ist mein Krebs und es ist mein Leben, muss man sich umsehen, was es sonst noch für Möglichkeiten gibt. Ich hatte das Glück – teils durch Zufall, teils durch gezieltes Nachfragen im Kollegenkreis und bei Freunden –, zu erfahren, dass bereits Behandlungen der nächsten Generation in Entwicklung sind oder schon zur Verfügung stehen. Und ich betrachte das Ganze natürlich immer mit den Augen eines Molekularbiologen. Die Chemotherapie und Hormonunterdrückung, die ich durchlaufen habe, waren für mich ganz klar noch Medizin des 20. Jahrhunderts – aber nicht des 21. Jahrhunderts. Warum? Nun, sie treffen den Tumor zwar, aber sie sind weit davon entfernt, wirklich spezifisch zu sein.
Nehmen wir die Chemotherapie. Natürlich blockiert sie die meisten schnell wachsenden Zellen, also wirkt sie auch gegen den Krebs. Aber sie hat zum Teil sehr starke Nebenwirkungen auf anderes Gewebe im Körper, das ebenfalls auf sich teilende Zellen angewiesen ist.
Die Hormonunterdrückung an sich ist in Ordnung, aber ich finde, sie ist nicht spezifisch. Sie entzieht dem Körper auch das Testosteron für andere Funktionen, bei denen es für die natürliche Körperfunktion eigentlich gebraucht wird.
Diese Lernkurve war im Grunde der Ausgangspunkt, um nach anderen Therapien zu suchen. Und interessant ist – und das ist vielleicht ein Vorteil beim Prostatakrebs – dass es dafür die spezifischste diagnostische Methode gibt, um Tumore oder Metastasen im Körper zu entdecken. Diese Methode basiert auf einem spezifischen Molekül, das an eine Oberflächenstruktur von Prostatakrebszellen bindet. Und wenn man dieses Molekül zum Beispiel mit einem Radiolabel versieht, kann man genau feststellen, wo sich im Körper noch Tumorzellen oder Metastasen befinden. Während ich dieses Verfahren mehrmals durchlaufen habe und gesehen habe, dass einige der bisherigen Behandlungen durchaus eine Verbesserung meiner Lage gebracht haben, dachte ich: Mensch, wenn dieses Verfahren so spezifisch ist, um einzelne verbleibende Krebszellen zu entdecken – dann muss es doch auch eine Therapie geben, die auf genau dieser Spezifität basiert.
Und genau da bin ich auf Markus gestoßen – es war eigentlich kein Zufall. Ich hatte über viele Quellen von ihm gehört. Markus hat mir dann erklärt, dass die Wissenschaft nicht stillsteht, und sie haben dieses Schlüsselmolekül – das an die Rezeptoren auf der Oberfläche von Prostatakrebszellen bindet – weiterentwickelt. Indem man etwas an dieses Molekül „andockt“, einen sogenannten magic bullet, kann man eine stärkere Strahlung gezielt einsetzen. Und im Vergleich zu den anderen Behandlungen, die ich durchgemacht habe, ist das wirklich sehr, sehr spezifisch. Es werden nur diejenigen Zellen zerstört, bei denen dieser Ligand an die Krebszellen bindet – und der Ligand trägt im „Rucksack“ das Radioisotop, das die Krebszellen gezielt zerstört.
Das ist im Grunde die Geschichte, die ich kurz erzählen wollte – aber jetzt sollten wir nicht allzu sehr in die Tiefe gehen.
MH: Ja, das ist unser theranostisches Konzept, bei dem ein diagnostisches Verfahren mit einem PSMA-Liganden in der PET/CT eingesetzt wird – und dann natürlich die Therapie mit Lutetium- oder Actinium-markierten PSMA-Liganden, die gezielt die Krebszellen angreifen. Das ist genau das, was du beschrieben hast.
Vielleicht kannst du auch einen Ausblick geben auf den Vergleich zwischen den Standardtherapien, die du erhalten hast – die ja durchaus erfolgreich waren, etwa beim Senken des PSA-Werts und beim Abtöten von Metastasen in deinem Körper. Aber im Hinblick auf das Nebenwirkungsprofil. Du hast in den letzten drei Jahren neun Sitzungen mit Lutetium-PSMA-Therapie durchlaufen, und die letzte Behandlung war im April 2021 – also vor anderthalb Jahren. Auch was mögliche Langzeitnebenwirkungen betrifft, da du jetzt eben schon anderthalb Jahre nach der letzten von neun Sitzungen bist – vielleicht kannst du einen kleinen Ausblick und Vergleich dieser beiden Therapieformen geben?
A.G.: Ja, bevor ich dazu komme, möchte ich noch einmal kurz bei den Standardtherapien bleiben, die ich durchlaufen habe. Sie hatten tatsächlich – das muss ich so sagen – fast unerträgliche Nebenwirkungen. Ich muss ehrlich sein: während der Chemotherapie war ich zeitweise so erschöpft, dass ich nicht einmal mehr bergab gehen konnte – ganz zu schweigen von bergauf. Wenn man das aus der Sicht eines Molekularbiologen erklärt, ist das auch logisch: man trifft dabei eben sehr viele unschuldige Körperzellen, was – so würde ich sagen – zu diesen schweren körperlichen Beeinträchtigungen führt.
Diese Methode, die Markus gerade beschrieben hat, zeichnet sich durch ihre hohe Spezifität aus. Und ich denke, das wirklich Erstaunliche daran ist: Die Anschlussbehandlung, die mir damals von meinen Kolleginnen und Kollegen im akademischen Krankenhaus vorgeschlagen wurde, bestand aus einer Operation plus Bestrahlung mit Röntgenstrahlen. Sie versuchten mir zu erklären, dass sie immer noch mehrere Herde von Krebszellen in meinem Körper sehen und dass man mit diesen beiden Methoden – also OP und Strahlentherapie – meinen Zustand verbessern könnte. Und ich stand in dieser Situation also vor weiteren unspezifischen Behandlungen. Denn weder die Operation noch die Strahlentherapie können die Tumorherde im Körper so präzise treffen wie die eben beschriebene Methode, die ich neunmal durchlaufen habe.
Und ich muss sagen – ganz offen gesagt – ich hatte so gut wie keine ernsthaften Nebenwirkungen. Tatsächlich war ich weiterhin voll funktionsfähig. Markus ist nicht nur mein Arzt, sondern manchmal auch mein Coach. Er hat mich ermutigt, mein sehr aktives Berufsleben fortzuführen. Ich musste also keine meiner Positionen in verschiedenen spannenden akademischen Institutionen oder Unternehmen niederlegen. Ich konnte all das sogar während der Behandlung weiterführen. Und das war für mich ein echtes Halleluja-Erlebnis, denn ich bin vor mittlerweile fast 45 oder 48 Jahren in die Molekularbiologie eingestiegen. Meine ersten Lehrer gehörten zu den Pionieren, die die DNA entschlüsselt, die ersten Protein-Protein-Interaktionen entdeckt und die Funktionsweise von Zellen erklärt haben. Und ich dachte: Wow, dieses Wissen hat nun wirklich den Patienten erreicht. Es schützt einen, weil es wirklich nur – oder größtenteils – Krebszellen bzw. von Krebs betroffene Zellen abtötet.
Natürlich gibt es auch andere Gewebe im Körper, die eine Herausforderung darstellen, das ist klar. Aber ich muss sagen: Ich hatte keinerlei Einschränkungen dadurch. Und wenn ich ehrlich bin, kann ich sagen, die einzige wirklich spürbare Nebenwirkung war eine gewisse Müdigkeit. Aber ich denke, jede Art von Behandlung macht müde – selbst wenn man nur Antibiotika nimmt.
MH: Vielleicht können wir da ein bisschen genauer hinschauen, denn viele Patienten haben Angst vor den beschriebenen und bekannten Nebenwirkungen der Radioligandentherapie – insbesondere was Mundtrockenheit, also Xerostomie, betrifft. Man hat manchmal das Gefühl, dass das in der Literatur ein wenig übertrieben dargestellt wird – also die Xerostomie und die Mundtrockenheit. Was ist deine Erfahrung damit nach so vielen Zyklen? In der Literatur sind ja meist nur bis zu sechs Zyklen beschrieben. Wir haben hier in Wien über die letzten zehn Jahre Patienten behandelt und eigentlich nie echte Xerostomie, also echte Mundtrockenheit, gesehen. Auch nicht in Bezug auf die Nieren, obwohl das PSMA-Komplex in den Nieren exprimiert wird und diese Organe in der Literatur ebenfalls genannt werden. Was ist deine persönliche Erfahrung dazu?
A.G.: Meine Erfahrung ist, dass ich bisher tatsächlich nicht unter Mundtrockenheit gelitten habe – also keine Xerostomie oder ähnliche Beschwerden in dieser Hinsicht. Auch meine Nieren zeigen gewisse Schwächen, aber ich bin überzeugt, dass diese von anderen Behandlungen herrühren, die ich erhalten habe – was jetzt hier etwas zu weit führen würde, das im Detail zu erklären.
Aber ich kann sagen: Das allgemeine Wohlbefinden während und nach der Therapie ist so stabil, dass man sogar während der Behandlungszeit ein nahezu normales Leben führen kann – ganz zu schweigen von der Zeit danach. Man ist in keiner Weise eingeschränkt – weder im privaten noch im beruflichen Leben. Und ich denke, das ist sehr wichtig, denn wenn man Krebs hat, ist das ein ganz entscheidender Aspekt der Lebensqualität: Dass man sein normales Leben so weit wie möglich fortsetzen kann.
MH: Und was in deinem Fall ebenfalls sehr wichtig war – und das möchten wir auch immer wieder betonen – war der kombinierte Ansatz. Die Radioligandentherapie ist keine isolierte Therapieform. In deinem Fall hast du ja zunächst mit dem konventionellen Ansatz begonnen. Über die gesamte Zeit hinweg hatten wir zusätzlich eine Kombination mit antihormonellen Therapien – auch mit Medikamenten der dritten Generation. Und als letzte Behandlung kam dann noch die gezielte Bestrahlung mit Kohlenstoffionen hinzu, die ebenfalls eine sehr hohe Präzision aufweist. Am Ende, denke ich, war genau diese Kombination der Schlüssel zum Erfolg.
A.G.: Ja, und in diesem Zusammenhang möchte ich Menschen, die in eine ähnlich schwere Lebenssituation geraten wie ich, Mut machen. Wenn man sich für neue Behandlungsansätze entscheidet, gewinnt man vor allem eines: Zeit. Bevor ich die Radioligandentherapie begonnen habe – wie Markus schon erwähnt hat – gab es in der medizinischen Praxis im Wesentlichen nur die Hormonrezeptorblocker der ersten und zweiten Generation. Einige dieser Mittel kann man nur einnehmen, wenn man gleichzeitig 50 Milligramm Kortison dazunimmt. Diese Therapien hatten – und haben – wirklich starke Nebenwirkungen. Durch die Zeit, die ich mit der Radioligandentherapie gewonnen habe, hatte ich dann das Glück, mich für die dritte Generation der Testosteronrezeptor-Blocker zu qualifizieren. Diese nehme ich jetzt begleitend ein. Und auch hier zeigt sich wieder: die Molekularbiologie schläft nicht. Die dritte Generation – wie z. B. Apalutamid oder Darolutamid – ist deutlich spezifischer als die ersten beiden Generationen und daher für mich auch wesentlich besser verträglich, was die Nebenwirkungen betrifft.
Und wie Markus bereits erwähnt hat: In meiner Prostata waren – und hoffentlich bleiben das nur – einige Reste von Tumorherden sichtbar. Deshalb haben wir gemeinsam entschieden, zusätzlich eine Technologie einzusetzen, die gezielt die Prostata „beschießt“, dabei aber das umliegende Gewebe – also Enddarm und Harnblase – möglichst schont. Das war die Bestrahlung mit Kohlenstoffionen. Das ist jetzt zwar keine molekularbiologische Methode, aber ich würde sagen: eine physikalisch-chemisch hochspezifische Therapieform. Und das stellt meiner Meinung nach einen echten Fortschritt bei dieser Erkrankung dar, weil man die Prostata sehr viel gezielter treffen kann als bei den klassischen Strahlentherapien mit Röntgenstrahlen, bei denen fast immer auch die Harnblase mitbetroffen ist – und häufig auch der Enddarm sehr stark leidet.
MH: Ja, in deinem Fall hat es hervorragend funktioniert – und ich denke, bei vielen anderen Patienten ebenfalls. Auch die Datenlage zeigt das deutlich. Und natürlich warst du immer sehr gut informiert – auch auf wissenschaftlicher Ebene. Aber ich möchte auch andere Patienten ermutigen: Fragt nach verschiedenen Therapieoptionen, nach Behandlungen der nächsten Generation. Nur der Patient, der gut informiert ist, wird letztlich auch die beste Behandlung erhalten.
Und als letzte Frage – vielleicht auch als Ausblick – möchte ich etwas Persönlicheres wissen. Was war dein Geheimnis, dein persönliches Rezept, um mit der Krankheit umzugehen – in der Vergangenheit und auch jetzt im Blick auf die Zukunft? Was ist es, das dir diesen positiven Blick nach vorne ermöglicht?
A.G.: Nun, ich muss sagen: Ich blicke in die Zukunft – und ich blicke nach vorne. Und mir ist bewusst, dass es bei meiner Krankheit zu einem gewissen Teil auch Glück braucht. Aber ich denke, das Wichtigste ist, dass diese Lernkurve, dieses Geführtwerden hin zu spezifischen Wechselwirkungen zwischen Wirkstoffen und Zielzellen, wirklich Einzug gehalten hat in die Behandlung – und sie deutlich verbessert. Was Markus gerade erwähnt hat, finde ich besonders interessant: Es gibt eine Studie, die besagt – und das ist ein spannendes Gedankenexperiment –: wenn man über Nacht in den Gesellschaften, die es sich leisten können, die Therapien der nächsten Generation einsetzen würde – nicht nur beim Prostatakrebs, sondern auch z. B. bei Diabetes oder anderen chronischen Erkrankungen –, dann würde man nicht nur den Gesundheitssystemen erhebliche Kosten ersparen, sondern auch das Leben der Betroffenen deutlich verlängern. Diese Berechnung wurde tatsächlich durchgeführt. Das Dilemma ist nur: Oft kommen die Therapien der nächsten Generation nur durch die Hintertür in die Versorgung. Und der „Standard of Care“ ist manchmal fast so etwas wie ein Denkergefängnis – sowohl für Ärzte als auch für Wissenschaftler und leider auch für Patienten. Ich denke, was ich in meinem Fall erlebt habe – indem ich die Spezifität als Richtlinie genommen habe (ich bin natürlich privilegiert, ich kann das wissenschaftlich verstehen) – ist, dass ich mehr und mehr gesehen habe: Ich habe zumindest einen Weg, der mich schützen kann – solange das möglich ist. Und das gibt mir sehr viel Kraft.
Und ich möchte nicht nur über Moleküle, Wissenschaft und Therapien sprechen – ich habe auch eine Familie, die mich sehr stark unterstützt. Und ich habe auch sehr starke Unterstützung durch Dr. Hartenbach erhalten. In diesem Zusammenhang muss ich sagen: Ich sehe ihn nicht nur als Arzt, sondern auch als Freund und Coach – gerade bei den wichtigen Entscheidungen. Auch in meinem privaten Leben. Er hat mich immer ermutigt, mein Leben so normal wie möglich weiterzuführen.
MH: Sehr schöne Worte. Vielen herzlichen Dank, Alexander, für deine Zeit – und vielleicht geht es ja auch in Zukunft weiter mit den nächsten Therapiegenerationen. Wir haben ja bereits unsere fibroblasten-gerichtete Bildgebung – und möglicherweise auch eine darauf aufbauende Therapie für die Zukunft. Die Geschichte geht also weiter, und das Leben geht weiter. Vielen Dank für all Ihre Worte und Ihre Zeit.
A.G.: Es war mir ein Vergnügen.
FAPi-basierte zielgerichtete Theranostik zur Behandlung von radiojod-refraktärem differenziertem Schilddrüsenkrebs
Die von dem All India Institute of Medical Sciences durchgeführte Studie der FAPi-basierten Therapie mit Lutetium-177 sollte die therapeutische Wirksamkeit und Sicherheit von 177Lu-DOTAGA.(SA.FAPi)2 in Patienten mit Radiojod-refraktärem differenziertem Schilddrüsenkarzinom untersuchen. 15 stark vorbehandelte (mindestens 2 Linien vorheriger Behandlung mit Lenvatinib und/oder Sorafenib) Patienten mit fortschreitender Erkrankung wurden auf der Grundlage von FAPi PET/CT ausgewählt. Mit 8-wöchigen Intervallen wurden durchschnittlich 3 Sitzungen mit je 2GBq durchgeführt.
TheraP-Studie vergleicht die Therapie mit Radioliganden ¹⁷⁷Lu-PSMA und die Chemotherapie mit Cabazitaxel
TheraP, eine Phase-II-Studie, in der die Therapie mit Radioliganden 177Lu-PSMA-617 und die Chemotherapie unter Verwendung von Cabazitaxel verglichen wurden, wurde mit einem klaren Vorteil der 177Lu-PSMA gegenüber der Chemotherapie abgeschlossen.
EAU aktualisiert ihre Prostatakarzinom-Leitlinien
Nach Abschluss der „Vision“-Studien beginnen die urologischen Fachgesellschaften nun schrittweise, ihre Prostatakarzinom-Leitlinien anzupassen, sowohl in der Diagnostik als auch in der Therapie. Die EAU empfiehlt jetzt:
- PSMA-PET/CT (mit Galium-68 oder Fluor-18) als genauere diagnostische Methode als CT und Knochenscan für die Stadienbestimmung des Hochrisiko-Prostatakarzinoms (PSA > 20 ng/ml oder GS > 7 oder klinisch tastbarer Tumor in beiden Lappen (cT2c)),
- 177Lu-PSMA als empfohlene Therapie der Wahl für vorbehandelte (ADT) mCRPC-Patienten mit einer oder mehreren metastatischen Läsionen, die einen hohen Grad an PSMA aufweisen (auf dem diagnostischen PET/CT-Scan mit radioaktiv markiertem PSMA).
https://uroweb.org/guidelines/prostate-cancer/summary-of-changes
Beides ist verfügbar in unserer Institution. Vereinbaren Sie jetzt Ihren Termin.
Nukleartheranostik: Was kommt als nächstes?
Während die Theranostik das Gesamtüberleben und die Lebensqualität von NET- und Prostatakrebspatienten immens verbessert hat und zunehmend zum festen Bestandteil wird, arbeitet die Wissenschaft unermüdlich an der nächsten großen Sache – der krebsartübergreifenden Theranostik auf Basis des Fibroblasten-Aktivierungs-Proteins (FAP), das in den krebsassoziierten Fibroblasten (CAF) vorkommt. Für die Behandlung vieler häufig vorkommender Krebsarten wäre dies wirklich revolutionär. First-in-Human (Erstanwendung am Menschen) PET/CT-Studien mit 68Ga-FAPI haben hervorragende Ergebnisse gezeigt. Ein für die therapeutischen Zwecke besser geeignetes Ligandenderivat ist in Reichweite.
Knochenmetastasen, Prostatakrebs und Theranostik
Knochenmetastasen sind aufgrund der einzigartigen Mikroumgebung im Knochen häufige sekundäre Tumoren vieler Krebsarten wie Brust- (70%), Prostata- (85%), Lungen- und Nierenkrebs (40%). Krebs metastasiert meist ins axiale Skelett (d.h. Knochen des Rumpfes und des Beckens) und nicht ins appendikuläre Skelett (Gliedmaßen und Schulter- und Hüftgürtel) entlang der Verbreitung des roten Knochenmarks.
Ga-68 zeigt Überlegenheit gegenüber F-18 in PSMA-PET/CT zur Stadienbestimmung von Prostatakarzinoms
Aufgrund seiner längeren Halbwertszeit und höheren Produktionskapazität im Vergleich zu Gallium-68, wird Fluor-18 Isotop häufig zur Durchführung von PSMA-PET/CT in der Stadienbestimmung von Prostatakarzinoms verwendet. Die jüngste Studie zeigte jedoch die Überlegenheit von Ga-68 gegenüber F-18 infolge der fokalen unspezifischen Aufnahme von F-18 in den Rippen- und Beckenknochen. Ohne zusätzliche Nachuntersuchungen oder morphologische Korrelate kann dies als Knochenmetastasierung fehlinterpretiert werden. Während die unspezifische Aufnahme in anderen Geweben und die physiologische Aufnahme in den Ganglien herausgefiltert werden kann, führt die Knochenaufnahme tendenziell zu falscher Interpretation und Fehldiagnose. Knochenmetastasen treten ja bei 10% der Patienten mit dem neu diagnostizierten Prostatakarzinom und bei 80-90% der Patienten im fortgeschrittenen Stadium auf. Eine „Overstaging“ des Patienten kann zu mangelhaften Therapieentscheidungen führen, insbesondere bei einem biochemischen Rezidiv. Lesen Sie mehr.
PSMA Therapie mit restriktiverem Schema von nur 4-Wochen Abstand
Wie oft wird die Lu-PSMA-Behandlung durchgeführt? Der übliche Zyklus besteht aus 3 Therapiesitzungen mit einem Abstand von 6 bis 8 Wochen dazwischen. Unser restriktiveres Behandlungsschema von 3 anfänglichen Sitzungen mit einem Abstand von nur 4 Wochen dazwischen zeigte >80% Ansprechraten selbst bei stark vorbehandelten Patienten. Für diese Behandlung spielt es keine Rolle, wo die Metastasen sind: Lymphknoten, Knochen, Lunge, Leber oder sogar Tumor in der Prostataregion selbst. Die üblichen "Opfer" von PSMA-Liganden, die Speicheldrüsen und Nieren, sind unter diesem Schema nicht signifikant betroffen. Lesen Sie mehr darüber hier.
Andere wissenschaftlichen Publikationen unseres Teams zu diesem Thema finden Sie hier.
PSMA verbessert die Lebensqualität der Patienten mit Prostatakarzinom
Am Freitag, den 17. September 2021, gab Novartis die weiteren positiven Ergebnisse der VISION-Studie bekannt: die Therapie mit 177Lu-PSMA-617 verzögert das Fortschreiten körperlicher Beschwerden und das Einsetzen von Schmerzen bei Patienten mit mCRPC. Neben der Erhöhung der Gesamtüberlebensrate und der Verzögerung der Tumorprogression, verbessert diese bahnbrechende Therapie somit auch die Lebensqualität. Lesen Sie mehr
NCCN fügt PSMA-PET-Bildgebung zu Prostatakrebs-Richtlinien hinzu
National Comprehensive Cancer Network, eine Allianz von Krebszentren in den USA, deren Richtlinien in der Onkologie auf die Behandlung von Krebs angewendet werden, hat die 68Ga-PSMA-PET-Bildgebung zu ihren klinischen Praxisrichtlinien für Prostatakrebs hinzugefügt. Darüber hinaus, erkannte NCCN die hohe Präzision dieses Diagnosewerkzeugs als primäre alleinige Methode und strich die konventionelle Bildgebung als notwendige Voraussetzung für PSMA-PET. Lesen Sie mehr in Urology Times.
Ergebnisse der Phase-III-Studie VISION bekanntgegeben
Am 23. März 2021 gab Novartis positive Ergebnisse der Phase-III-Studie mit der Radioligandentherapie 177Lu-PSMA-617 bei Patienten mit metastasierten, kastrationsresistenten Prostatakrebs (mCRPC) nach vorheriger Taxan- und mehreren Androgenrezeptor-gerichteten Therapien (ARDT) bekannt.
Über eine mediane Nachbeobachtungszeit von 20,9 Monaten zeigte die Therapie eine um einen Median von 4,0 Monaten erhöhte Gesamtüberlebensrate sowie eine Verzögerung der Krebsprogression um einen Median von 5,3 Monaten bei Patienten, die sich einer Kombination aus 177Lu-PSMA-617-Behandlung und der besten Standardtherapie unterzogen hatten, im Vergleich zur Kontrollgruppe unter der besten Standardtherapie allein.
Die Vorteile der 177Lu-PSMA-617-Therapie zeigten sich unabhängig von der angewandten Standardtherapie, demografischen Merkmalen oder vom Krankheitsbild. Ein Rückgang des PSA um 50% bis 80% (PSA-Anstieg ist normalerweise mit Tumorwachstum verbunden) war in der 177Lu-PSMA-617-Gruppe ebenfalls signifikant häufiger.
Diese ermutigenden Ergebnisse veranlassten Novartis, neue Phase-III-Studien zu starten: bei Patienten, die sich noch keiner Chemotherapie unterzogen haben, und in einem noch früheren Stadium - die Kombination von 177Lu-PSMA-617 mit antihormoneller Therapie vs. antihormoneller Therapie allein.
Frontiers in Urology
Frontiers in Urology
Arbeitsgruppe um Prof. Dr. Markus Hartenbach konnte die diagnostische Wertigkeit der PSMA PET/MRT bei Prostatakarzinoms zeigen
Arbeitsgruppe um Ass. Prof. Dr. Markus Hartenbach konnte die diagnostisch herausragende Wertigkeit der PSMA PET/MRT beim stanzbioptisch gesicherten Prostatakarzinoms zeigen. Moderne medizinische Bildgebung gibt genaue Aufschlüsse über die Ausmaße (Staging) des Prostatakarzinoms. Die PSMA-PET/MRT ermöglicht als sogenannte „One-Stop-Shop“-Methode ein exaktes Staging neu diagnostizierter Prostatakarzinome und führt zur Anpassung der Therapie. Das zeigt eine interdisziplinäre Studie der MedUni Wien, die nun im Top-Journal „Clinical Cancer Research” veröffentlicht wurde.
Arbeitsgruppe um Prof.Dr. Hartenbach demonstriert Überlegenheit der PSMA PET in der Diagnostik des Rezidivs des Prostatakarzinoms
Arbeitsgruppe um Prof. Dr. Markus Hartenbach konnte die Überlegenheit der PSMA PET in der Diagnostik des biochemischen Rezidivs des Prostatakarzinoms auch bei niedrigen PSA-Werten zeigen. Es zeigten sich hervorragende Detektionsraten für die PSMA-PET in der Rezidivsituation: 65% für PSA-Werte zwischen 0.2 und <0.5 ng/ml, 85.7% für Werte zwischen 0.5 und 1 85.7 für Werte zwischen 1 und 2 und schließlich 100% für PSA-Werte über 2,0 ng/ml). Darüber hinaus wurde mittels eines geblindeten Tumorboards der Einfluss auf die Therapieentscheidungen im Vergleich zur Standardbildgebung (CT, MRT) untersucht. Hier konnte gezeigt werden, dass die PSMA-PET in einer enorm hohen Anzahl an Patienten (74.6%) das Therapiemanagement signifikant ändert und metastasengerichtete Therapien ermöglicht (86%). Die Arbeit wurde im Top-Journal „European Journal of Nuclear Medicine and Molecular Imaging“ veröffentlicht.
Markus Hartenbach gewinnt Oncology Council Young Investigator Award
Markus Hartenbach gewinnt Oncology Council Young Investigator Award der nordamerikanischen Fachgesellschaft für Nuklearmedizin.